Отведение авр экг. Экг сердца. Некоторые патологии, которые можно обнаружить на ЭКГ
Электрокардиография (ЭКГ) - это трансторакальное (производимое через грудную клетку) исследование электрической активности сердца за период времени, производимое с помощью электродов, располагаемых на поверхности кожи, и записываемое при помощи наружного устройства. Запись, полученную в процессе этой процедуры , называют электрокардиограммой (также называемой ЭКГ). Электрокардиограмма - это запись электроактивности сердца.
ЭКГ используется для оценки ритма и регулярности сердечных сокращений, измерения размера и расположения его камер, определения наличия каких-либо повреждений сердца, а также оценки эффективности препаратов и устройств, регулирующих сердечную деятельность, таких как пейсмекеры.
Чаще всего ЭКГ используется для диагностики и исследования сердца человека, но также может производиться на животных, чаще всего в целях диагностики или с исследовательской целью.
Назначение
ЭКГ - лучший метод исследования и диагностики сердечных аритмий, в особенности, аномальных ритмов, вызванных повреждением проводящей системы сердца или электролитными нарушениями. При инфаркте миокарда (ИМ), на ЭКГ можно увидеть, какая стенка сердца была поражена, хотя не все области сердца видны. С помощью ЭКГ нельзя достоверно оценить насосную функцию сердца, для этих целей используют Эхо-КГ (ультразвуковое исследование сердца) или радиологические исследования. В некоторых ситуациях человек , страдающий сердечной недостаточностью, может тем не менее иметь нормальную ЭКГ (состояние, известное как болезнь отсутствия пульса).
ЭКГ-устройство фиксирует и усиливает слабые изменения электрического потенциала на коже, возникающие во время деполяризации сердечной мышцы при каждом сердечном сокращении. Во время расслабления каждая мышечная клетка сердца имеет отрицательный заряд на своей клеточной мембране, называемый мембранным потенциалом. Изменение этого отрицательного заряда до нуля, путем входа положительно заряженных ионов Na и Ca называется деполяризацией, этот процесс активирует механизм, заставляющий клетку сокращаться. Во время каждого сердечного сокращения, в здоровом сердце формируется волна деполяризации, которая берет начало в триггерных клетках синоатриального узла (СА), затем распространяется на предсердия, проходит через атриовентрикулярный узел (АВ-соединение) и, наконец, охватывает желудочки.
Эти процессы улавливаются в виде крошечных подъемов и падений вольтажа между двумя электродами, размещёнными на каждой исследуемой стороне сердца, и отображаются в виде волнистой линии на экране и на ленте для записи ЭКГ. На дисплее отображаются общее состояние сердечного ритма и нарушения в миокарде, в разных его участках.
Как правило, используют более двух электродов, они могут быть сгруппированы в несколько пар. Например: электроды на левой руке (ЛР), правой руке (ПР) и левой ноге (ЛН) формируют три пары - ЛР+ПР, ЛР+ЛН и ПР+ЛН. Выходной сигнал от каждой пары называется отведением . Каждое отведение показывает активность сердца под разным углом обзора. Разные виды ЭКГ отличаются количеством отведений, которые они записывают, например, ЭКГ в 3 отведениях, 5 отведениях или 12 отведениях. ЭКГ в 12 отведениях фиксирует 12 различных электрических сигналов, записываемых почти одновременно, и используется для одноразовой записи ЭКГ, как правило, распечатанной на бумаге. ЭКГ в 3 и 5 отведениях чаще записываются в режиме реального времени и выводятся только на специальный монитор, к примеру, во время операции или при транспортировке каретой скорой помощи. В зависимости от используемого оборудования, постоянная запись ЭКГ в 3 или 5 отведениях может записываться или не записываться.
История
Этимология слова восходит к греческому слову «электро», поскольку речь идет об электрической активности, «кардио » - на греческом означает сердце, «граф» - писать.
По некоторым данным, в 1872 году, в госпитале св. Бартоломью, Александр Мирхед использовал провода, установленные на грудь больного, для записи его сердцебиений в ходе своего докторского исследования (в области электричества). Сердечную активность удалось записать и визуализировать с использованием капиллярного электрометра Липпмана британскому физиологу Джону Бердону Сандерсону. Первым, кто нашел систематический подход к сердцу с точки зрения электричества, был Август Воллер, работавший в госпитале св. Марии в Паддингтоне, Лондон.
Его электрокардиограф, созданный на основе электрометра Липпмана, подключался к проектору. Запись сердцебиения проектировалась на фотографическую пластинку, которая, в свою очередь, крепилась к игрушечному поезду. Это позволило записать серию сердечных сокращений в реальном времени. Тем не менее, в 1911 году он все еще не видел широкого применения своей работы в клинической практике.
Первый действительный прорыв в области электрокардиографии был совершен Уильямом Эйтховеном из Лейдена (Нидерланды), который использовал изобретенный им в 1901 году струнный гальванометр. Это устройство обладало гораздо большей чувствительностью, чем капиллярный электрометр, используемый Воллером и альтернативная модель струнного гальванометра, изобретенная в 1897 году Клементом Адером (французский инженер). В отличие от современных самокрепящихся электродов, электроды Эйнтховена погружались в контейнеры с солевым раствором.
Эйнтховен ввел в употребление буквы P, R, Q, S и T для обозначения зубцов ЭКГ и описал ЭКГ-признаки ряда сердечно сосудистых заболеваний. В 1924 году он был удостоен Нобелевской премии по медицине за свое открытие.
Несмотря на то, что базовые принципы не претерпели изменений с тех пор, за прошедшие годы в электрокардиографии было введено множество усовершенствований. К примеру, оборудование для записи ЭКГ эволюционировало от громоздких стационарных аппаратов до компактных электронных систем, зачастую включающих возможность компьютерной интерпретации электрокардиограммы.
Лента для записи ЭКГ сердца
Запись ЭКГ производится в виде графической кривой (или иногда нескольких кривых, каждая из которых описывает одно отведение), в которой время представлено по оси x, а вольтаж по оси y. Как правило, электрокардиограф осуществляет запись на ленте, расчерченной на мелкие клетки по 1 мм каждая (красного или зеленого цвета), и более крупные и жирные - по 5 мм.
В большинстве ЭКГ-устройств можно изменять скорость записи, но по умолчанию она равняется 25мм/с, а каждый мВ равняется 1 см по оси у. Более высокая скорость используется, как правило, при необходимости более детального рассмотрения ЭКГ. При скорости записи 25мм/с один маленький квадратик на ленте равняется 40мс. Пять маленьких квадратиков составляют один большой, который соответствует 200мс. Таким образом, за секунду на ленте ЭКГ выходит 5 больших квадратов. На записи может также присутствовать калибровочный сигнал. Стандартный сигнал в 1 мВ сдвигает перо самописца на 1см вертикально, что равняется двум большим квадратам на ленте ЭКГ.
Внешний вид
По умолчанию ЭКГ на 12 отведений предоставляет небольшой фрагмент записи каждого отведения. Три линии разделяют ленту на 4 раздела, первый из которых показывает основные отведения от конечностей (I, III и II), второй - усиленные отведения от конечностей (aVR, aVF и aVL), а последние два представляют грудные отведения (V1-V6). Этот порядок может быть изменен, поэтому необходимо проверять, какое отведение подписано на ленте. Каждый раздел фиксирует одномоментно три отведения, после чего переходит к следующему. Ритм сердца может меняться в процессе записи.
Каждый из этих сегментов фиксирует примерно 1-3 сердечных сокращения, в зависимости от ЧСС, по этой причине анализ сердечного ритма может вызывать затруднения. Для того, чтобы облегчить эту задачу, зачастую печатают дополнительную "полосу ритма". Как правило, она регистрируется во втором отведении (которое отображает электрический сигнал от предсердий, P-волну) и фиксирует сердечный ритм за весь период снятия ЭКГ (как правило, 5-6 секунд). Некоторые электрокардиографы печатают дополнительный отрезок во втором отведении. Фиксация этого отведения продолжается в течение всего процесса снятия ЭКГ.
Термин «полоса ритма» может также обозначать всю запись ЭКГ, выводимую на монитор, которая может показывать только одно отведение, позволяя врачу вовремя обнаружить развитие опасной для жизни ситуации.
Отведения
Термин «отведение» в электрокардиографии иногда вызывает трудности, в связи с тем, что он может иметь два различных значения. Помимо основного значения, «отведение» также обозначает электрический кабель, который присоединяет электроды к ЭКГ-устройству. В этом качестве он используется, например, в выражении «отведение левой руки », обозначая электрод (и его провод), который должен быть установлен на левой руке. Стандартная ЭКГ в 12 отведениях, как правило, использует 10 таких электродов.
Альтернативным (или, скорее, основным, в контексте электрокардиографии) значением слова «отведение» является кривая разности потенциалов двух электродов, запись которой собственно и производит ЭКГ. Каждое отведение имеет свое специфическое название. Например, «Отведение I» (первое стандартное отведение) показывает разность потенциалов электродов на правой и левой руках, а «Отведение II» (второе стандартное) - между правыми рукой и ногой. «ЭКГ в стандартных 12 отведениях» подразумевает именно этот смысл данного термина.
Расположение электродов
В обычной ЭКГ (в 12 отведениях) используется 10 электродов. Они представляют собой покрытые проводящим гелем самоклеющиеся мягкие подкладки с присоединенными проводами. Иногда гель выполняет также функцию адгезива (крепит электрод к коже). Каждый из них промаркирован и устанавливается на тело пациента следующим образом:
|
Маркировка электрода |
Место установки электрода |
|
ПР (красный) |
На правой руке, избегая зон с выраженным мышечным слоем. |
|
ЛР (желтый) |
То же самое, но на левой руке. |
|
ПН (черный) |
На правой ноге, латерально от икроножной мышцы. |
|
ЛН (зеленый) |
То же самое, на левой ноге. |
|
В 4 межреберье (между 4 и 5 ребром), справа около грудины. |
|
|
В 4 межреберье (между 4 и 5 ребром), слева около грудины. |
|
|
Между V4 и V2 |
|
|
В 5 межреберье (между 5 и 6 ребром) по средне-ключичной линии. |
|
|
По левой передней подмышечной линии, на том же уровне, что и V4. |
|
|
По левой средней подмышечной линии, на том же уровне, что и V4. |
Дополнительные электроды
Классическую ЭКГ в 12 отведениях можно расширить несколькими способами с целью обнаружения участков инфаркта в зонах, которые не отображаются в стандартных отведениях. Для этой цели служит, например отведение rV4, аналогичное V4 , но с правой стороны, а также дополнительные грудные отведения, расположенные на спине - V7, V8 и V9.
Отведение Льюиса или S5 (заключающееся в установке электродов ПР и ЛР справа от грудины во 2 и 4 межреберьях соответственно и отображающееся как I стандартное) используется для более точной оценки активности предсердий и диагностики таких патологий как трепетание предсердий или тахикардия с широкими комплексами.
Отведения от конечностей (стандартные отведения)
Отведения I, III и II называются отведениями от конечностей . Электроды, создающие эти сигналы, располагаются на конечностях - по одному на каждой руке и ноге. Отведения от конечностей формируют вершины треугольника Эйнтховена .
- Отведение I регистрирует напряжение вежду электродами на левой руке (ЛР) и правой руке (ПР):
I=ЛР-ПР
- Отведение II регистрирует напряжение между электродами на левой ноге (ЛН) и правой руке (ПР):
II=ЛН-ПР
- Отведение III регистрирует напряжение между электродами на левой ноге (ЛН) и левой руке (ЛР):
III=ЛН-ЛР
Упрощенные варианты ЭКГ, используемые в образовательных целях (на уровне старшей школы), как правило, ограничиваются этими тремя отведениями.
Униполярные и биполярные отведения
Отведения бывают двух видов: униполярные и биполярные. Биполярные отведения имеют положительный и отрицательный полюс. Отведения от конечностей при снятии ЭКГ в 12 отведениях являются биполярными. Униполярные отведения также имеют два полюса, однако отрицательно заряженный полюс является составным (центр. терминаль Вильсона), состоящим из совокупности сигналов от других электродов. Все отведения, кроме отведений от конечностей, являются униполярными при записи ЭКГ в 12 отведениях: aVR, aVF, aVL, V1, V3, V2, V4, V6, V5.
Центральная терминаль Вильсона Vw образуется при соединении электродов ПР, ЛН и ЛР через сопротивление , суммарный потенциал этого электрода приближается к нулю.
Vw =1/3(ПР+ЛР+ЛН)
Усиленные отведения от конечностей
Отведения aVR, aVF и aVL называются усиленными отведениями от конечностей (также известны как отведения Голдбергера , по фамилии их изобретателя доктора Э. Голдбергера). Они являются производными тех же электродов, что и отведения I, II, III. Тем не менее, они отображают сердце под другими углами (векторами), так как отрицательный электрод для этих отведений представлен нулевым электродом (центр. терминаль Вильсона). Заряд отрицательного электрода сбрасывается до нуля, что делает положительно заряженный электрод «рабочим электродом». Это объясняется правилом Эйнтховена, гласящим, что I + (−II) + III = 0. Это равенство также может быть записано как I + III = II. Вторая запись является предпочтительной, так как Эйнтховен реверсировал полярность II отведения в своем треугольнике, возможно из-за того что предпочел рассматривать комплексы QRS в вертикальном положении. Центральная терминаль Вильсона сделала возможным создание усиленных отведений от конечностей aVR, aVF и aVL и грудных отведений V1, V3, V2, V4, V6 и V5.
- Отведение aVR регистрируется с помощью положительного электрода на левой руке; отрицательное представлено комбинацией электродов левой ноги и левой руки, которые «усиливают» сигнал от положительно заряженного электрода правой руки.
aVR= ПР-1/2(ЛР+ЛН)
- Отведение aVL регистрируется с помощью положительного электрода на левой руке; отрицательное представлено комбинацией электродов левой ноги и правой руки, которые «усиливают» сигнал от положительно заряженного электрода левой руки.
aVL= ЛР-1/2(ПР+ЛН)
- Отведение aVF регистрируется с помощью положительного электрода на левой ноге; отрицательное представлено комбинацией электродов правой/левой рук, которые «усиливают» сигнал от положительно заряженного электрода левой ноги.
aVF =ЛН-1/2(ПР+ЛР)
Усиленные отведения от конечностей aVR, aVF и aVL распространяются таким образом, поскольку их сигналы слишком малы, чтобы быть полезными, при условии когда отрицательный электрод представлен центральной терминалью Вильсона. Вместе с отведениями I, II и III, усиленные отведения aVR, aVF и aVL формируют основу шестиосевой системы отведений по Бейли, которая используется для расчета электрооси сердца в фронтальной плоскости.
Отведения aVR, aVF и aVL можно также представить через I и II отведения:
aVR=-(I+II)/2
aVL=I-II/2
aVF=II-I/2
Грудные отведения
Электроды для снятия грудных отведений - V1, V3, V2, V5, V4 и V6 - устанавливаются непосредственно на грудную клетку. Благодаря их близкому соседству с сердцем, эти электроды не требуют усиления. Для отрицательно заряженного электрода используется центральная терминаль Вильсона, и эти отведения являются униполярными. Грудные отведения отображают электроактивность сердца в так называемой горизонтальной плоскости. Электроось сердца в горизонтальной плоскости известна как Z-ось.
Зубцы и интервалы
Типичная кривая сердечного сокращения, записанная на ЭКГ, состоит из QRS, зубца P, зубца T и зубца U (последний наблюдается в 50-75% случаев). Базовый вольтаж кардиограммы называют изоэлектрической линией (изолинией). Как правило изолиния определяется на участке записи ЭКГ между концом зубца Т и началом следующего зубца Р.
|
Элемент |
Описание |
Длительность |
|
Интервал R-R |
Интервал между последовательными зубцами R. Нормальная ЧСС, определяемая с помощью этого интервала, составляет 60-100 уд/мин. | |
|
В ходе нормальной деполяризации предсердий, главный электрический вектор направляется от СА к АВ-соединению, и распространяется от правого предсердия к левому. Этот процесс представлен на ЭКГ в виде зубца P. | ||
|
Интервал P-R |
Измеряют от начала зубца P до начала QRS. Этот интервал отображает время, за которое электрический импульс доходит от синусового узла через АВ-соединение до желудочков. Таким образом PR интервал оценивает функцию АВ-соединения. | |
|
Сегмент PR |
Сегмент PR соединяет зубец P с комплексом QRS. Импульс направляется из АВ-соединения в пучок Гиса, а затем распространяется по волокнам Пуркинье. Этот участок показывает исключительно проведение импульса, сокращения при этом не происходит, поэтому этот сегмент лежит на изолинии. Интервал PR клинически более информативен. | |
|
Комплекс QRS |
Комплекс QRS отображает быструю деполяризацию правого и левого желудочков. Мышечный слой желудочков гораздо массивнее, чем в предсердиях, поэтому амплитуда комплекса QRS обычно гораздо больше, чем зубца P. | |
|
Точка, в которой заканчивается комплекс QRS и начинается сегмент ST. Используется для оценки подъема/депрессии сегмента ST. | ||
|
Сегмент ST |
Сегмент ST соединяет комплекс QRS с зубцом T. Он показывает период деполяризации желудочков. Сегмент ST в норме лежит на изолинии. | |
|
Отображает реполяризацию желудочков. Интервал между окончанием QRS и вершиной зубца T называется абсолютным рефрактерным периодом . Вторая половина зубца Т обозначается как относительный рефрактерный период . | ||
|
Интервал S-T |
Интервал S-T длится от точки J до конца зубца Т. | |
|
Интервал Q-T |
Длится от начала QRS до конца зубца Т. Удлинение этого интервала является фактором вероятности развития желудочковой тахиаритмии и последующей внезапной смерти. Его продолжительность варьирует в зависимости от ЧСС. |
До 420 мс при ЧСС 60уд/мин. |
|
Предполагается, что зубец U отображает процесс реполяризации межжелудочковой перегородки. Как правило этот зубец имеет небольшую амплитуду, а зачастую вовсе отсутствует. Этот зубец всегда следует за зубцом Т и имеет одинаковое с ним направление и амплитуду. Чрезмерная выраженность этого зубца может свидетельствовать о гипокалиемии, гиперкалиемии или гипертиреозе. |
|
|
|
Зубец J, подъем точки J или зубец Осборна представляет собой запоздалую дельта-волну, возникающую после комплекса QRS или в виде маленького дополнительного зубца R. Считается патогномоничным признаком гипотермии и гипокальциемии. |
|
Изначально на кардиограмме выделяли 4 зубца, однако позднее благодаря математической коррекции искажений, продуцируемых ранними приборами, было открыто 5 основных зубцов. Эйнтховен обозначил их буквами O, P, S, R и T, которые соответствуют отображаемым им явлениям, взамен безликим и некорректным A, C, B и D.
На внутрисердечной электрокардиаграмме, которая может быть записана с помощью специальных внутрисердечных сенсоров, можно увидеть добавочную волну H , которая отображает деполяризацию пучка Гиса. Интервал H-V представляет собой отрезок от начала зубца Н до самой первой волны желудочковой деполяризации, записанной в любом отведении.
Векторы и позиции
Интерпретация ЭКГ основана на идее о том, что различные отведения «показывают» сердце под разными углами. У этого есть два преимущества. Во-первых, то, в каком отведении регистрируется патология (например, подъем сегмента ST) помогает определить, какая именно часть сердца поражена. Во-вторых, может быть определено общее направление волны деполяризации, что помогает диагностировать другие сердечные нарушения. Это направление также именуют электрической осью сердца . Понятие электрооси сердца базируется на представлении о векторе волны деполяризации. Этот вектор может быть описан с помощью своих компонентов, в зависимости от направления отведения, в котором он рассматривается. Суммарное увеличение высоты комплекса QRS (высота зубца R минус глубина зубца S) говорит о том, что волна деполяризации распространяется в направлении, совпадающем с отведением, в котором снимается этот участок ЭКГ.
Электрическая ось сердца
Электроось сердца показывает направление, в котором распространяется волна деполяризации (средний электрический вектор ) во фронтальной плоскости. При условии здоровой проводящей системы сердца, электроось направлена туда, где мышечный слой сердца (миокард) мощнее всего. В норме это стенка левого желудочка с небольшим захватом стенки правого желудочка. Обычно эта ось направлена от правого плеча к левой ноге, что соответствует левому нижнему квадранту в шестиосевой системе отведений, хотя нормой считается угол наклона в диапазоне от -30° до +90°. В случае увеличения мышечного слоя левого желудочка (гипертрофии миокарда) ось смещается влево («отклонение ЭОС в левую сторону»), и становится под углом меньше -30°, и наоборот - при гипертрофии правого желудочка ось поворачивается в правую сторону (>90°), происходит «отклонение ЭОС вправо». Нарушения проводящей системы сердца могут спровоцировать отклонение ЭОС, не связанное с изменениями в миокарде.
|
Норма |
от -30° до +90° |
Норма |
Норма |
|
Отклонение ЭОС влево |
Может указывать на внутрижелудочковую (фасцикулярную) блокаду слева спереди или инфаркт миокарда нижней стенки с подъемом зубца Q. |
Считается нормой для беременных женщин и больных с эмфиземой легких. |
|
|
Отклонение ЭОС вправо |
от +90° до +180° |
Может указывать на внутрижелудочковую (фасцикулярную) блокаду слева сзади, инфаркт миокарда боковой стенки с подъемом зубца Q, или гипертрофии правого желудочка со смещением сегмента ST. |
Считается нормой у детей и у людей с декстрапозицией сердца (сердце, повернутое вправо) |
|
Резкое отклонение ЭОС вправо |
от +180° до -90° |
Встречается редко, недостаточно изучена. |
|
В случае блокады правой ножки пучка Гиса, отклонение ЭОС вправо или влево может говорить о бифасцикулярной блокаде (присоединении блокады какой-либо ветви левой ножки пучка Гиса).
Группы отведений в клинике
Всего существует 12 стандартных отведений, фиксирующих электрополе сердца под разными углами, что соответствует также разным областям сердца, в которых могут быть отслежены патологические изменения (острая коронарная ишемия или инфаркт). Два отведения, фиксирующие изменения в соседних анатомических областях называются смежными отведениями . Клиническое значение смежных отведений состоит в подтверждении либо опровержении наличия действительной патологии на ЭКГ.
|
Отведения |
Значение |
|
|
Нижние отведения |
I, aVF и II
|
Определяют электрическую активность на нижней стенке сердца (диафрагмальная поверхность). |
|
Боковые отведения (латеральные) |
Определяют электрическую активность на боковой стенке левого желудочка.
|
|
|
Отведения перегородки (септальные) |
Определяют электрическую активность в области межжелудочковой перегородки. |
|
|
Передние отведения |
Определяют электрическую активность в области передней поверхности сердца. |
В добавление к вышесказанному, смежными считают также отведения, следующие друг за другом. Например, хотя отведение V4 является передним, а V5 - боковым, они являются смежными, поскольку следуют друг за другом.
Отведение aVR не имеет специфической точки обзора левого желудочка. Вместо этого оно показывает внутреннюю поверхность правого предсердия со стороны правого плеча.
Фильтры
В современные ЭКГ-мониторах применяются фильтры, позволяющие обрабатывать поступающий сигнал. Чаще всего используются режимы мониторинга и диагностики. В режиме мониторинга применяется низкочастотный фильтр (ФВЧ или фильтр верхних частот), не пропускающий диапазон ниже 0,5-1 Гц и высокочастотный фильтр (ФНЧ - фильтр нижних частот), задерживающий сигнал сильнее 40 Гц. Эти фильтры уменьшают искажение при снятии сердечного ритма. В диагностическом режиме ФВЧ устанавливают на 0,05 Гц, что позволяет точно записать сегменты ST. ФНЧ устанавливают на 40, 100 или 150 Гц. Вследствие этого, режим мониторинга фильтруется сильнее, чем диагностический, так как его полоса пропускания уже.
Показания
Медицинское сообщество не рекомендует ЭКГ в качестве рутинного исследования для пациентов, у которых не выявлено кардиальных симптомов и которые не находятся в группе риска по развитию коронарных заболеваний. Причина в том, что злоупотребление этой процедурой с большей вероятностью приведет к ложной диагностике, нежели покажет реальную проблему. Ложная диагностика несуществующего заболевания приведет к неверно поставленному диагнозу, назначению ненужного лечения с массой побочных эффектов, поэтому риск , связанный с ней намного превышает риск отказа от рутинного ЭКГ исследования у лиц, не имеющих к нему показаний.
Симптомы , указывающие на необходимость ЭКГ-диагностики:
- Сердечные шумы
- Синкопальные состояния или коллапсы (потери сознания)
- Судорожные приступы
- Нарушение сердечного ритма
- Симптомы инфаркта или острой ишемии
Также ЭКГ используется в диагностике пациентов с системными заболеваниями, а также в качестве мониторинга для тяжелых больных и больных под наркозом.
Некоторые патологии, которые можно обнаружить на ЭКГ
|
Укорачивание интервала QT |
Гиперкальциемия, прием некоторых препаратов, ряд генетических аномалий, гиперкалиемия. |
|
Удлинение интервала QT |
Гипокальциемия, прием некоторых препаратов, ряд генетических аномалий. |
|
Инверсия или уплощение зубца Т |
Коронарная ишемия, гипокалиемия, гипертрофия ЛЖ, прием дигоксина, некоторых других препаратов. |
|
Заострение зубца T |
Возможный ранний признак острого инфаркта миокарда, зубцы Т становятся более выраженными, симметричными и заостренными. |
|
Остроконечный зубец Т, удлинение интервала PR , расширение комплекса QRS , укорочение интервала QT |
Гиперкалиемия, прием хлорида кальция, глюкозы, инсулина, гемодиализ. |
|
Выраженный зубец U |
Гипокалиемия. |
Гетерогенность на электрокардиограмме
На электрокардиограмме может определяться гетерогенность (неодинаковость) участков. Современные исследования показывают, что гетерогенность часто свидетельствует о возможном развитии опасных нарушений сердечных ритмов.
В будущем для оценки одинаковости интервалов ЭКГ можно будет использовать вживляемые устройства, которые смогут не только контролировать ритм, но и осуществлять в случае необходимости неотложную помощь в виде стимуляции блуждающего нерва, инъекции бета-блокаторов или, при необходимости, дефибрилляции сердца.
ЭКГ плода
ЭКГ плода (фетальная ЭКГ) - это регистрация электроактивности сердца плода в утробе матери, осуществляемая во время родов путем установки электрода на головку плода через канал шейки матки. Согласно Кохрановскому обзору, использование ЭКГ-мониторинга плода в дополнение к кардиотокографии (КТГ) способствует снижению показаний к анализу крови плода и дополнительных хирургических вмешательств при родах, по сравнению с применением только КТГ. При этом не было обнаружено изменения количества кесаревых сечений и отличий в состоянии здоровья новорожденных.
Кроме стандартных отведений Эйнтховена в электрокардиографии применяются усиленные отведения , предложенные Е. Голдбергером. Это также однополюсные отведения, имеющие активный и неактивный электроды, подсоединенные к положительному и отрицательному полюсам гальванометра соответственно:
- aVR (augmented voltage right) - усиленное отведение от правой руки. Активный электрод подсоединяется к правой руке. Левая рука и левая нога, соединенные вместе, подсоединяются к неактивному электроду.
- aVL (augmented voltage left) - усиленное отведение от левой руки. Активный электрод подсоединяется к левой руке. Правая рука и левая нога, соединенные вместе, подсоединяются к неактивному электроду.
- aVF (augmented voltage foot) - усиленное отведение от левой ноги. Активный электрод подсоединяется к левой ноге. Левая рука и правая рука, соединенные вместе, подсоединяются к неактивному электроду.


Также как и стандартные отведения, усиленные отведения регистрируют ЭДС сердца во фронтальной плоскости.
Положительные части осей усиленных отведений представлены на рисунках выше. Они расположены от сердца к соответствующей вершине треугольника Эйнтховена. Для получения отрицательных частей надо просто продолжить ось каждого отведения в другую сторону.

Слева на рисунке представлены оси усиленных отведений от конечностей. Как видно из рисунка, угол между соседними осями составляет 60°. Если вектор ЭДС проецируется на положительную часть оси - регистрируется положительный зубец; если на отрицательную - отрицательный.
Из практической кардиографии установлено, что выраженный положительный зубец в отведении aVL свидетельствует о гипертрофии левых отделов сердца; положительный зубец о отведении aVF - о гипертрофии правых отделов сердца. В отведении aVR, как правило, преобладают отрицательные зубцы.
ВНИМАНИЕ! Информация, представленная сайте сайт носит справочный характер. Администрация сайта не несет ответственности за возможные негативные последствия в случае приема каких-либо лекарств или процедур без назначения врача!
Кардиология
Глава 5. Анализ
электрокардиограммы


в. Нарушения проводимости. Блокада передней ветви левой ножки пучка Гиса, блокада задней ветви левой ножки пучка Гиса, полная блокада левой ножки пучка Гиса, блокада правой ножки пучка Гиса, АВ -блокада 2 степени и полная АВ -блокада.
г. Аритмии см. гл. 4.
VI. Электролитные нарушения
А. Гипокалиемия. Удлинение интервала PQ. Расширение комплекса QRS (редко). Выраженный зубец U, уплощенный инвертированный зубец T, депрессия сегмента ST, незначительное удлинение интервала QT.
Б. Гиперкалиемия
Легкая (5,56,5 мэкв/л). Высокий остроконечный симметричный зубец T, укорочение интервала QT.
Умеренная (6,58,0 мэкв/л). Уменьшение амплитуды зубца P; удлинение интервала PQ. Расширение комплекса QRS, снижение амплитуды зубца R. Депрессия или подъем сегмента ST. Желудочковая экстрасистолия.
Тяжелая (911 мэкв/л). Отсутствие зубца P. Расширение комплекса QRS (вплоть до комплексов синусоидальной формы). Медленный или ускоренный идиовентрикулярный ритм, желудочковая тахикардия, фибрилляция желудочков, асистолия.
В. Гипокальциемия. Удлинение интервала QT (вследствие удлинения сегмента ST).
Г. Гиперкальциемия. Укорочение интервала QT (вследствие укорочения сегмента ST).
VII. Действие лекарственных средств
А. Сердечные гликозиды
Терапевтическое действие. Удлинение интервала PQ. Косонисходящая депрессия сегмента ST, укорочение интервала QT, изменения зубца T (уплощенный, инвертированный, двухфазный), выраженный зубец U. Снижение ЧСС при мерцательной аритмии.
Токсическое действие. Желудочковая экстрасистолия, АВ -блокада, предсердная тахикардия с АВ -блокадой, ускоренный АВ -узловой ритм, синоатриальная блокада, желудочковая тахикардия, двунаправленная желудочковая тахикардия, фибрилляция желудочков.
А. Дилатационная кардиомиопатия. Признаки увеличения левого предсердия, иногда правого. Низкая амплитуда зубцов, псевдоинфарктная кривая, блокада левой ножки пучка Гиса, передней ветви левой ножки пучка Гиса. Неспецифические изменения сегмента ST и зубца T. Желудочковая экстрасистолия, мерцательная аритмия.
Б. Гипертрофическая кардиомиопатия. Признаки увеличения левого предсердия, иногда правого. Признаки гипертрофии левого желудочка, патологические зубцы Q, псевдоинфарктная кривая. Неспецифические изменения сегмента ST и зубца T. При апикальной гипертрофии левого желудочка гигантские отрицательные зубцы T в левых грудных отведениях. Наджелудочковые и желудочковые нарушения ритма.
В. Амилоидоз сердца. Низкая амплитуда зубцов, псевдоинфарктная кривая. Мерцательная аритмия, АВ -блокада, желудочковые аритмии, дисфункция синусового узла.
Г. Миопатия Дюшенна. Укорочение интервала PQ. Высокий зубец R в отведениях V 1 , V 2 ; глубокий зубец Q в отведениях V 5 , V 6 . Синусовая тахикардия, предсердная и желудочковая экстрасистолия, наджелудочковая тахикардия.
Д. Митральный стеноз. Признаки увеличения левого предсердия. Наблюдается гипертрофия правого желудочка, отклонение электрической оси сердца вправо. Часто мерцательная аритмия.
Е. Пролапс митрального клапана. Зубцы T уплощенные или отрицательные, особенно в III отведении; депрессия сегмента ST, незначительное удлинение интервала QT. Желудочковая и предсердная экстрасистолия, наджелудочковая тахикардия, желудочковая тахикардия, иногда мерцательная аритмия.
Ж. Перикардит. Депрессия сегмента PQ, особенно в отведениях II, aVF, V 2 V 6 . Диффузный подъем сегмента ST выпуклостью вверх в отведениях I, II, aVF, V 3 V 6 . Иногда депрессия сегмента ST в отведении aVR (в редких случаях в отведениях aVL, V 1 , V 2). Синусовая тахикардия, предсердные нарушения ритма. ЭКГ -изменения проходят 4 стадии:
подъем сегмента ST, зубец T нормальный;
сегмент ST опускается к изолинии, амплитуда зубца T снижается;
сегмент ST на изолинии, зубец T инвертированный;
сегмент ST на изолинии, зубец T нормальный.
З. Большой перикардиальный выпот. Низкая амплитуда зубцов, альтернация комплекса QRS. Патогномоничный признак полная электрическая альтернация (P, QRS, T).
И. Декстрокардия. Зубец P отрицателен в I отведении. Комплекс QRS инвертирован в I отведении, R/S < 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
К. Дефект межпредсердной перегородки. Признаки увеличения правого предсердия, реже левого; удлинение интервала PQ. RSR" в отведении V 1 ; электрическая ось сердца отклонена вправо при дефекте типа ostium secundum, влево при дефекте типа ostium primum. Инвертированный зубец T в отведениях V 1 , V 2 . Иногда мерцательная аритмия.
Л. Стеноз легочной артерии. Признаки увеличения правого предсердия. Гипертрофия правого желудочка с высоким зубцом R в отведениях V 1 , V 2 ; отклонение электрической оси сердца вправо. Инвертированный зубец T в отведениях V 1 , V 2 .
М. Синдром слабости синусового узла. Синусовая брадикардия, синоатриальная блокада, АВ -блокада, остановка синусового узла, синдром брадикардии-тахикардии, наджелудочковая тахикардия, мерцание/трепетание предсердий, желудочковая тахикардия.
IX. Другие заболевания
А. ХОЗЛ . Признаки увеличения правого предсердия. Отклонение электрической оси сердца вправо, смещение переходной зоны вправо, признаки гипертрофии правого желудочка, низкая амплитуда зубцов; тип ЭКГ S I S II S III . Инверсия зубца T в отведениях V 1 , V 2 . Синусовая тахикардия, АВ -узловой ритм, нарушения проводимости, включая АВ -блокаду, замедление внутрижелудочковой проводимости, блокады ножки пучка Гиса.
Б. ТЭЛА . Синдром S I Q III T III , признаки перегрузки правого желудочка, преходящая полная или неполная блокада правой ножки пучка Гиса, смещение электрической оси сердца вправо. Инверсия зубца T в отведениях V 1 , V 2 ; неспецифические изменения сегмента ST и зубца T. Синусовая тахикардия, иногда предсердные нарушения ритма.
В. Субарахноидальное кровоизлияние и другие поражения ЦНС . Иногда патологический зубец Q. Высокий широкий положительный или глубокий отрицательный зубец T, подъем или депрессия сегмента ST, выраженный зубец U, выраженное удлинение интервала QT. Синусовая брадикардия, синусовая тахикардия, АВ -узловой ритм, желудочковая экстрасистолия, желудочковая тахикардия.
Г. Гипотиреоз. Удлинение интервала PQ. Низкая амплитуда комплекса QRS. Уплощенный зубец T. Синусовая брадикардия.
Д. ХПН . Удлинение сегмента ST (вследствие гипокальциемии), высокие симметричные зубцы T (вследствие гиперкалиемии).
Е. Гипотермия. Удлинение интервала PQ. Зазубрина в конечной части комплекса QRS (зубец Осборна см. ). Удлинение интервала QT, инверсия зубца T. Синусовая брадикардия, мерцательная аритмия, АВ -узловой ритм, желудочковая тахикардия.
ЭКС . Основные типы электрокардиостимуляторов описываются трехбуквенным кодом: первая буква указывает, какая камера сердца стимулируется (A A trium предсердие, V V entricle желудочек, D D ual и предсердие, и желудочек), вторая буква активность какой камеры воспринимается (A, V или D), третья буква обозначает тип реагирования на воспринимаемую активность (I I nhibition блокирование, T T riggering запуск, D D ual и то, и другое). Так, в режиме VVI и стимулирующий, и воспринимающий электроды располагаются в желудочке, а при возникновении спонтанной активности желудочка стимуляция его блокируется. В режиме DDD как в предсердии, так и в желудочке расположены по два электрода (стимулирующий и воспринимающий). Тип реагирования D означает, что при возникновении спонтанной активности предсердия стимуляция его будет блокироваться, и через запрограммированный промежуток времени (AV-интервал) будет выдан стимул на желудочек; при возникновении же спонтанной активности желудочка, напротив, будет блокироваться стимуляция желудочка, а через запрограммированный VA-интервал запустится стимуляция предсердия. Типичные режимы однокамерной ЭКС VVI и AAI. Типичные режимы двухкамерной ЭКС DVI и DDD. Четвертая буква R (R ate-adaptive адаптивный) означает, что кардиостимулятор способен увеличивать частоту стимуляции в ответ на изменение двигательной активности или зависящих от уровня нагрузки физиологических параметров (например, интервала QT, температуры).
А. Общие принципы интерпретации ЭКГ
Оценить характер ритма (собственный ритм с периодическим включением стимулятора или навязанный).
Определить, какая камера (камеры) стимулируется.
Определить, активность какой камеры (камер) воспринимается стимулятором.
Определить запрограммированные интервалы кардиостимулятора (интервалы VA, VV, AV) по артефактам стимуляции предсердий (A) и желудочков (V).
Определить режим ЭКС . Необходимо помнить, что ЭКГ -признаки однокамерной ЭКС не исключают возможности наличия электродов в двух камерах: так, стимулированные сокращения желудочков могут отмечаться как при однокамерной, так и при двухкамерной ЭКС , при которой желудочковая стимуляция следует через определенный интервал после зубца P (режим DDD).
Исключить нарушения навязывания и детекции:
а. нарушения навязывания: имеются артефакты стимуляции, за которыми не следуют комплексы деполяризации соответствующей камеры;
б. нарушения детекции: имеются артефакты стимуляции, которые при нормальной детекции предсердной или желудочковой деполяризации должны быть блокированы.
Б. Отдельные режимы ЭКС
AAI. Если частота собственного ритма становится меньше запрограммированной частоты ЭКС , то запускается предсердная стимуляция с постоянным интервалом AA. При спонтанной деполяризации предсердий (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается. Если по прошествии заданного интервала AA спонтанная деполяризация предсердий не повторяется, запускается предсердная стимуляция.

VVI. При спонтанной деполяризации желудочков (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается. Если по прошествии заданного интервала VV спонтанная деполяризация желудочков не повторяется, запускается желудочковая стимуляция; в противном случае счетчик времени вновь сбрасывается, и весь цикл начинается сначала. В адаптивных VVIR-кардиостимуляторах частота ритма увеличивается с возрастанием уровня физической нагрузки (до заданной верхней границы ЧСС ).

DDD. Если частота собственного ритма становится меньше запрограммированной частоты ЭКС , запускается предсердная (A) и желудочковая (V) стимуляция с заданными интервалами между импульсами A и V (интервал AV) и между импульсом V и последующим импульсом A (интервал VA). При спонтанной или навязанной деполяризации желудочков (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается и начинается отсчет интервала VA. Если в этом интервале возникает спонтанная деполяризация предсердий, то предсердная стимуляция блокируется; в противном случае выдается предсердный импульс. При спонтанной или навязанной деполяризации предсердий (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается и начинается отсчет интервала AV. Если в этом интервале возникает спонтанная деполяризация желудочков, то желудочковая стимуляция блокируется; в противном случае выдается желудочковый импульс.
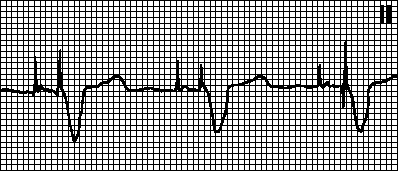
В. Дисфункция кардиостимулятора и аритмии
Нарушение навязывания. За артефактом стимуляции не следует комплекс деполяризации, хотя миокард не находится в стадии рефрактерности. Причины: смещение стимулирующего электрода, перфорация сердца, увеличение порога стимуляции (при инфаркте миокарда, приеме флекаинида , гиперкалиемии), повреждение электрода или нарушение его изоляции, нарушения генерации импульса (после дефибрилляции или вследствие истощения источника питания), а также неправильно заданные параметры ЭКС .
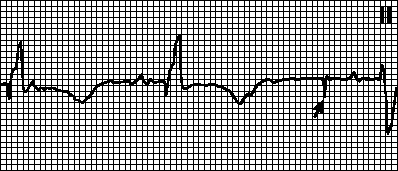
Нарушение детекции. Счетчик времени кардиостимулятора не сбрасывается при возникновении собственной или навязанной деполяризации соответствующей камеры, что приводит к возникновению неправильного ритма (навязанный ритм накладывается на собственный). Причины: низкая амплитуда воспринимаемого сигнала (особенно при желудочковой экстрасистолии), неправильно заданная чувствительность кардиостимулятора, а также причины, перечисленные выше (см. ). Часто бывает достаточно перепрограммировать чувствительность кардиостимулятора.

Сверхчувствительность кардиостимулятора. В ожидаемый момент времени (по прошествии соответствующего интервала) стимуляции не происходит. Зубцы T (зубцы P, миопотенциалы) ошибочно интерпретируются как зубцы R, и счетчик времени кардиостимулятора сбрасывается. При ошибочной детекции зубца T с него начинается отсчет VA-интервала. В этом случае чувствительность или рефрактерный период детекции необходимо перепрограммировать. Можно также установить отсчет интервала VA с зубца T.

Блокирование миопотенциалами. Миопотенциалы, возникающие при движениях рук, могут неверно восприниматься как потенциалы от миокарда и блокировать стимуляцию. В этом случае интервалы между навязанными комплексами становятся разными, а ритм неправильным. Чаще всего подобные нарушения возникают при использовании однополюсных кардиостимуляторов.
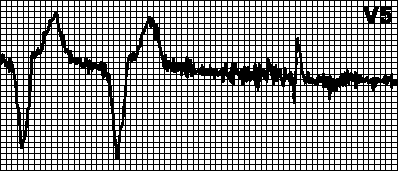
Круговая тахикардия. Навязанный ритм с максимальной для кардиостимулятора частотой. Наблюдается в том случае, когда ретроградное возбуждение предсердий после стимуляции желудочков воспринимается предсердным электродом и запускает стимуляцию желудочков. Это характерно для двухкамерной ЭКС с детекцией возбуждения предсердий. В подобных случаях бывает достаточно увеличить рефрактерный период детекции.
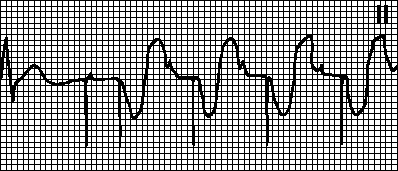
Тахикардия, индуцированная предсердной тахикардией. Навязанный ритм с максимальной для кардиостимулятора частотой. Наблюдается в случае, если у больных с двухкамерным кардиостимулятором возникает предсердная тахикардия (например, мерцательная аритмия). Частая деполяризация предсердий воспринимается кардиостимулятором и запускает стимуляцию желудочков. В подобных случаях переходят на режим VVI и устраняют аритмию.
Отведения носят также название усиленных отведений от конечностей по Гольдбергеру. Активный электрод находится на правой руке, левой руке или левой ноге. Потенциал индифферентного электро да близок к нулю.
AVR – усиленное отведение от правой руки. Активный электрод наложен на правую руку. Индифферентный электрод– ле вая рука и левая нога, соединенные через сопротивление.
AVL – усиленное отведение от левой руки. Активный электрод накладывают на левую руку. Индифферентный электрод– на правую руку, левую ногу.
AVF – усиленное отведение от левой ноги. Активный электрод поисоединяется к левой ноге. Индифферентный электрод– к правой руке, левой руке.
Отведение avR отражает потенциалы субэндокардиальной поверхности левого желудочка, является зеркальным отражением пеового стандартного отведения. Зубец Р отрицательный 0,5–2 мм. Комплекс QRS имеет форму rS , QS , Qr . Амплитуда Q или S не превышает в норме 15 мм, r не более 5–7 мм. Увеличение Q или S указывает на гипертрофию левого желудочка. Амплитуда RavR увеличивается при гипертрофии правого желудочка, блокаде правой ножки пучка Гиса, синдроме
WPW типа А, инфаркте миокарда левого желудочка. В норме R / Q avR < l .
Отведение avL отражает потенциалы субэпикардиальной поверхности левого желудочка. Зубец Р в норме положительный 0,5–2,0 мм, длительностью 0,06–0,1. Форма желудочкового комплекса зависит от вращения сердца вокруг продольной оси (ос ь идет от верхушки к основанию сердца) по часовой или против часовой стрелки. При вращении сердца против часовой стрелки активный электрод записывает потенциалы преимущественно левого желудочка, диполь положительным зарядом движется в сторону активного электрода. Желудочковый комплекс имеет вид – qRs .
При вращении сердца вокруг продольной оси по часовой стрел ке к активному электроду обращен преимущественно правый желудочек, комплекс QRS имеет форму rS .
Зубец QavL может отсутствовать, его продолжительность не более 0,03, амплитуда <25 % R .
Зубец RavL в норме не пре вышает 11 мм, увеличение R>ll мм указывает на гипертрофию левого желудочка.
Амплитуда S колеблется от 0 до 18 мм, продолжительность не превышает 0,04. SavL>0,04 указывает на блокаду правой ножки пучка Гиса.
Зубец T при горизонталь
ном положении сердца по
ложительный 2–5 мм, при верти
кальном положении может быть
сниженным, изоэлектричным,
слабоотрицательным.
Отведение avF отражает потенциалы субэпикардиальной поверхности правого желудочка и задней стенки левого желудочка. Зубец Р положительный 0,5–2,5мм, форма желудочкового комплекса зависит от вращения сердца вокруг продольной оси. При вращении сердца по часовой стрелке к активному электроду прилегает субэпикардиальная поверхность правого желудоч ка, комплекс QRS имеет форму gRS . При вращении сердца против часовой стрелки комплекс QRS имеет форму rS . Зубец QavF в норме не
превышает 0,04, амплитуда Q 25–30 % RavF .
Зубец RavF в норме не превышает 20 мм, RavF>20 мм имеет место при гипертрофии левого желудочка.
Бейли предложил шестиосевую систему отведении, она объединяет стандартные и однополюсные отведения (рис. 5) и регистриру ет ЭДС во фронтальной плоскости.
Среди многочисленных инструментальных методов исследования кардиологического больного ведущее место принадлежит электрокардиографии (ЭКГ). Этот метод является незаменимым в повседневной клинической практике, помогая врачу своевременно диагностировать нарушения сердечного ритма и проводимости, инфаркт миокарда и нестабильную стенокардию, эпизоды безболевой ишемии миокарда гипертрофию или перегрузку желудочков сердца и предсердий, кардиомиопатии и миокардиты и т.д.
Методы регистрации электрокардиограммы в 12-ти отведениях и основные принципы анализа традиционной ЭКГ практически не изменились в последнее время и полностью применимы к оценке многих современных методов изучения электрической активности сердца - длительного мониторирования ЭКГ по Холтеру, результатов функциональных нагрузочных тестов, автоматизированных систем регистрации и анализа электрокардиограмм и других методов.
Ключевые слова: электрокардиография, нарушения ритма и проводимости, гипертрофия миокарда желудочков и предсердий, ишемическая болезнь сердца, инфаркт миокарда, электролитные нарушения.
МЕТОДИКА РЕГИСТРАЦИИ ЭЛЕКТРОКАРДИОГРАММЫ
Электрокардиографические отведения. Электрокардиограмма - это запись колебаний разности потенциалов, возникающих на поверхности возбудимой ткани или окружающей сердце проводящей среды при распространении волны возбуждения по сердцу. Запись ЭКГ производится с помощью электрокардиографов - приборов, регистрирующих изменения разности потенциалов между двумя точками в электрическом поле сердца (например, на поверхности тела) во время его возбуждения. Современные электрокардиографы отличаются высоким техническим совершенством и позволяют осуществить как одноканальную, так и многоканальную запись ЭКГ.
Изменения разности потенциалов на поверхности тела, возникающие во время работы сердца, фиксируют с помощью различных систем отведений ЭКГ. Каждое отведение регистрирует разность потенциалов, существующую между двумя определенными точками электрического поля сердца, в которых установлены электроды. Последние подключаются к гальванометру электрокардиографа: один из электродов присоединяют к положительному полюсу гальванометра (это положительный, или активный, электрод отведения), второй электрод - к его отрицательному полюсу (отрицательный, или индифферентный, электрод отведения).
В настоящее время в клинической практике наиболее широко используют 12 отведений ЭКГ, запись которых является обязательной при каждом электрокардиографическом обследовании больного: 3 стандартных отведения, 3 усиленных однополюсных отведения от конечностей и 6 грудных отведений.
Стандартные отведения
Стандартные двухполюсные отведения, предложенные в 1913 г. Эйнтховеном, фиксируют разность потенциалов между двумя точками электрического поля, удаленными от сердца и расположенными во фронтальной плоскости - на конечностях. Для записи этих отведений электроды накладывают на правой руке (красная маркировка), левой руке (желтая маркировка) и на левой ноге (зеленая маркировка) (рис. 3.1). Эти электроды попарно подключаются к электрокардиографу для регистрации каждого из трех стандартных отведений. Четвертый электрод устанавливается на правую ногу для подклю-
чения заземляющего провода (черная маркировка). Стандартные отведения от конечностей регистрируют при следующем попарном подключении электродов:
I отведение - левая рука (+) и правая рука (-);
II отведение - левая нога (+) и правая рука (-);
III отведение - левая нога (+) и левая рука (-).
Знаками (+) и (-) здесь обозначено соответствующее подключение электродов к положительному или отрицательному полюсу гальванометра, т.е. указаны положительный и отрицательный полюс каждого отведения.
Рис. 3.1. Схема формирования трех стандартных электрокардиографических отведений от конечностей.
Внизу - треугольник Эйнтховена, каждая сторона которого является осью того или иного стандартного отведения
Как видно на рис. 3.1, три стандартных отведения образуют равносторонний треугольник (треугольник Эйнтховена), вершинами которого являются правая рука, левая рука и левая нога с установленными там электродами. В центре равностороннего треугольника Эйнтховена расположен электрический центр сердца, или точечный единый сердечный диполь, одинаково удаленный от всех трех стандартных отведений. Гипотетическая линия, соединяющая два электрода, участвующих в образовании электрокардиографического отведения, называется осью отведения. Осями стандартных отведений являются стороны треугольника Эйнтховена. Перпендикуляры, проведенные из центра сердца, т.е. из места расположения единого
сердечного диполя, к оси каждого стандартного отведения, делят каждую ось на две равные части: положительную, обращенную в сторону положительного (активного) электрода (+) отведения, и отрицательную, обращенную к отрицательному электроду (-).
Усиленные отведения от конечностей
Усиленные отведения от конечностей были предложены Гольдбергером в 1942 г. Они регистрируют разность потенциалов между одной из конечностей, на которой установлен активный положительный электрод данного отведения (правая рука, левая рука или левая нога), и средним потенциалом двух других конечностей (рис. 3.2). Таким образом, в качестве отрицательного электрода в этих отведениях используют так называемый объединенный электрод Гольдбергера, который образуется при соединении через дополнительное сопротивление двух конечностей. Три усиленных однополюсных отведения от конечностей обозначают следующим образом:
AVR - усиленное отведение от правой руки;
AVL - усиленное отведение от левой руки;
AVF - усиленное отведение от левой ноги.
Обозначение усиленных отведений от конечностей происходит от первых букв английских слов: «а» - augemented (усиленный); «V» - voltage (потенциал); «R» - right (правый); «L» - left (левый); «F» - foot (нога).
 Рис. 3.2.
Схема формирования трех усиленных однополюсных отведений от конечностей.
Рис. 3.2.
Схема формирования трех усиленных однополюсных отведений от конечностей.
Внизу - треугольник Эйнтховена и расположение осей трех усиленных однополюсных отведений от конечностей
Как видно на рис. 3.2, оси усиленных однополюсных отведений от конечностей получают, соединяя электрический центр сердца с местом наложения активного электрода данного отведения, т.е. фактически - с одной из вершин треугольника Эйнтховена. Электрический центр сердца как бы делит оси этих отведений на две равные части: положительную, обращенную к активному электроду, и отрицательную, обращенную к объединенному электроду Гольдбергера.
Шестиосевая система координат
Стандартные и усиленные однополюсные отведения от конечностей дают возможность зарегистрировать изменения ЭДС сердца во фронтальной плоскости, т.е. в плоскости, в которой расположен треугольник Эйнтховена. Для более точного и наглядного определения различных отклонений ЭДС сердца в этой фронтальной плоскости была предложена так называемая шестиосевая система координат . Она получается при совмещении осей трех стандартных и трех усиленных отведений от конечностей, проведенных через электрический центр сердца. Последний делит ось каждого отведения на положительную и отрицательную части, обращенные соответственно к активному (положительному) или к отрицательному электроду (рис. 3.3).

Рис. 3.3. Шестиосевая система координат по Bayley. Объяснение в тексте
Электрокардиографические отклонения в разных отведениях от конечностей можно рассматривать как различные проекции одной и той же ЭДС сердца на оси данных отведений. Поэтому, сопоставляя амплитуду и полярность электрокардиографических комплексов в различных отведениях, входящих в состав шестиосевой системы координат, можно достаточно точно определять величину и направление вектора ЭДС сердца во фронтальной плоскости.
Направление осей отведений принято определять в градусах. За начало отсчета (0) условно принимается радиус, проведенный строго горизонтально из электрического центра сердца влево по направлению к положительному полюсу I стандартного отведения. Положительный полюс II стандартного отведения расположен под углом +60°, отведения aVF - под углом +90°, III стандартного отведения - под углом +120° , aVL - под углом - 30°, а aVR - под углом - 150° к горизонтали. Ось отведения aVL перпендикулярна оси II стандартного отведения, ось I стандартного отведения перпендикулярна оси aVF, а ось aVR перпендикулярна оси III стандартного отведения.
Грудные отведения
Грудные однополюсные отведения, предложенные Wilson в 1934 г., регистрируют разность потенциалов между активным положительным электродом, установленным в определенных точках на поверхности грудной клетки (рис. 3.4), и отрицательным объединенным электродом Вильсона. Последний образуется при соединении через дополнительные сопротивления трех конечностей (правой руки, левой руки и левой ноги), объединенный потенциал которых близок к нулю (около 0,2 mV).
Обычно для записи ЭКГ используют 6 позиций активных электродов на грудной клетке:
Отведение V1 - в IV межреберье по правому краю грудины;
Отведение V2 - в IV межреберье по левому краю грудины;
Отведение V3 - между второй и четвертой позицией (см. ниже), примерно на уровне V ребра по левой парастернальной линии;
Отведение V4 - в V межреберье по левой срединно-ключичной линии;
Отведение V5 - на том же горизонтальном уровне, что и V4, по левой передней подмышечной линии;
Отведение V6 - по левой средней подмышечной линии на том же горизонтальном уровне, что и электроды отведений V4 и V5.
 Рис. 3.4.
Места наложения 6-ти грудных электродов
Рис. 3.4.
Места наложения 6-ти грудных электродов
В отличие от стандартных и усиленных отведений от конечностей грудные отведения регистрируют изменения ЭДС сердца преимущественно в горизонтальной плоскости. Как показано на рис. 3.5, ось каждого грудного отведения образована линией, соединяющей электрический центр сердца с местом расположения активного электрода на грудной клетке. На рисунке видно, что оси отведений V1 и V5, а также V 2 и V 6 оказываются приблизительно перпендикулярными
друг другу.
Дополнительные отведения
Диагностические возможности электрокардиографического исследования могут быть расширены при применении некоторых дополнительных отведений. Их использование особенно целесообразно в тех случаях, когда обычная программа регистрации 12 общепринятых отведений ЭКГ не позволяет достаточно надежно диагностировать ту или иную электрокардиографическую патологию или требует уточнения некоторых количественных параметров выявленных изменений.
 Рис. 3.5.
Расположение осей 6-ти грудных электрокардиографических отведений в горизонтальной плоскости
Рис. 3.5.
Расположение осей 6-ти грудных электрокардиографических отведений в горизонтальной плоскости
Методика регистрации дополнительных грудных отведений отличается от методики записи 6 общепринятых грудных отведений лишь локализацией активного электрода на поверхности грудной клетки. В качестве электрода, соединенного с отрицательным полюсом кардиографа, используют объединенный электрод Вильсона.
Однополюсные отведения V7-V9 используют для более точной диагностики очаговых изменений миокарда в заднебазальных отделах ЛЖ. Активные электроды устанавливают по задней подмышечной (V7), лопаточной (V 8) и паравертебральной (V9) линиям на уровне горизонтали, на которой расположены электроды V4-V6 (рис. 3.6).
 Рис. 3.6.
Расположение электродов дополнительных грудных отведений V7-V9 (а) и осей этих отведений в горизонтальной плоскости (б)
Рис. 3.6.
Расположение электродов дополнительных грудных отведений V7-V9 (а) и осей этих отведений в горизонтальной плоскости (б)
Двухполюсные отведения по Нэбу. Для записи этих отведений применяют электроды, используемые для регистрации трех стандартных отведений от конечностей. Электрод, обычно устанавливаемый на правой руке (красная маркировка провода), помещают во второе межреберье по правому краю грудины; электрод с левой ноги (зеленая маркировка) переставляют в позицию грудного отведения V 4 (у верхушки сердца), а электрод, располагающийся на левой руке (желтая маркировка), помещают на том же горизонтальном уровне, что и зеленый электрод, но по задней подмышечной линии (рис. 3.7). Если переключатель отведений электрокардиографа находится в положении I стандартного отведения, регистрируют отведение «Dorsalis» (D). Перемещая переключатель на II и III стандартные отведения, записывают соответственно отведения «Inferior» (I) и «Anterior» (A). Отведения по Нэбу применяются для диагностики очаговых изменений миокарда задней стенки (отведение D), переднебоковой стенки (отведение А) и верхних отделов передней стенки (отведение I ).
Отведения V3R-V6R, активные электроды которых помещают на правой половине грудной клетки (рис. 3.8), используют для диагностики гипертрофии правых отделов сердца и очаговых изменений ПЖ.
 Рис. 3.7.
Расположение электродов и осей дополнительных грудных отведений по Нэбу
Рис. 3.7.
Расположение электродов и осей дополнительных грудных отведений по Нэбу
 Рис. 3.8.
Расположение электродов дополнительных грудных отведений
Рис. 3.8.
Расположение электродов дополнительных грудных отведений
Техника регистрации электрокардиограммы
Для получения качественной записи ЭКГ необходимо строго придерживаться некоторых общих правил ее регистрации.
Условия проведения исследования. ЭКГ регистрируют в специальном помещении, удаленном от возможных источников электрических помех: физиотерапевтических и рентгеновских кабинетов, электромоторов, распределительных электрощитов и т.д. Кушетка должна находиться на расстоянии не менее 1,5-2 м от проводов электросети. Целесообразно экранировать кушетку, подложив под пациента одеяло со вшитой металлической сеткой, которая должна быть заземлена.
Исследование проводится после 10-15 мин отдыха и не ранее чем через 2 ч после приема пищи. Запись ЭКГ проводится обычно в положении больного лежа на спине, что позволяет добиться максимального расслабления мышц. Предварительно фиксируют фамилию, имя и отчество пациента, его возраст, дату и время исследования, номер истории болезни и диагноз.
Наложение электродов. На внутреннюю поверхность голеней и предплечий в нижней их трети с помощью резиновых лент или специальных пластмассовых зажимов накладывают 4 пластинчатых электрода, а на грудь устанавливают один или несколько (при
многоканальной записи) грудных электродов, используя резиновую грушу-присоску или приклеивающиеся одноразовые грудные электроды. Для улучшения контакта электродов с кожей и уменьшения помех и наводных токов в местах наложения электродов необходимо предварительно обезжирить кожу спиртом и покрыть электроды слоем специальной токопроводящей пасты, которая позволяет максимально снизить межэлектродное сопротивление.
При наложении электродов не следует применять марлевые прокладки между электродом и кожей, смоченные раствором 5-10% раствора хлорида натрия, которые обычно в процессе исследования быстро высыхают, что резко увеличивает электрическое сопротивление кожи и возможность появления помех при регистрации ЭКГ.
Подключение проводов к электродам. К каждому электроду, установленному на конечностях или на поверхности грудной клетки, присоединяют провод, идущий от электрокардиографа и маркированный определенным цветом. Общепринятой является следующая маркировка входных проводов: правая рука - красный цвет; левая рука - желтый цвет; левая нога - зеленый цвет; правая нога (заземление пациента) - черный цвет; грудной электрод - белый цвет.
При наличии 6-канального электрокардиографа, позволяющего одновременно регистрировать ЭКГ в 6 грудных отведениях, к электроду V1 подключают провод, имеющий красную маркировку наконечника; к электроду V2 - желтую, V3 - зеленую, V4 - коричневую, V5 - черную и V6 - синюю или фиолетовую. Маркировка остальных проводов та же, что и в одноканальных электрокардиографах.
Выбор усиления электрокардиографа. Прежде чем начинать запись ЭКГ, на всех каналах электрокардиографа необходимо установить одинаковое усиление электрического сигнала. Для этого в каждом электрокардиографе предусмотрена возможность подачи на гальванометр стандартного калибровочного напряжения, равного 1 mV (рис. 3.9).
Обычно усиление каждого канала подбирается таким образом, чтобы напряжение 1 mV вызывало отклонение гальванометра и регистрирующей системы, равное 10 мм. Для этого в положении переключателя отведений «0» регулируют усиление электрокардиографа и регистрируют калибровочный милливольт. При необходимости можно изменить усиление: уменьшить при слишком большой амплитуде зубцов ЭКГ (1 mV = 5 мм) или увеличить при малой их амплитуде (1 mV равен 15 или 20 мм).
 Рис. 3.9.
ЭКГ, зарегистрированная со скоростью 50 мм? с -1 (а) и 25 мм? с -1 (б).
Рис. 3.9.
ЭКГ, зарегистрированная со скоростью 50 мм? с -1 (а) и 25 мм? с -1 (б).
В начале каждой записи ЭКГ показан контрольный милливольт
В современных электрокардиографах предусмотрена автоматическая калибровка усиления.
Запись электрокардиограммы. Запись ЭКГ осуществляют при спокойном дыхании. Вначале записывают ЭКГ в стандартных отведениях (I, II, III), затем в усиленных отведениях от конечностей (aVR, aVL и aVF) и грудных отведениях (V1-V6). В каждом отведении записывают не менее 4 сердечных циклов. ЭКГ регистрируют, как правило, при скорости движения бумаги 50 мм? с -1 . Меньшую скорость (25 мм? с -1) используют при необходимости более длительной записи ЭКГ, например для диагностики нарушений ритма.
АНАЛИЗ ЭЛЕКТРОКАРДИОГРАММЫ
Чтобы избежать ошибок в интерпретации электрокардиографических изменений, при анализе любой ЭКГ необходимо строго придерживаться определенной схемы ее расшифровки, которая приведена ниже.
Общая схема (план) расшифровки ЭКГ
I. Анализ сердечного ритма и проводимости:
оценка регулярности сердечных сокращений;
Подсчет числа сердечных сокращений;
Определение источника возбуждения;
Оценка функции проводимости.
II. Определение поворотов сердца вокруг переднезадней, продольной и поперечной осей:
определение положения электрической оси сердца во фронтальной плоскости;
Определение поворотов сердца вокруг продольной оси;
Определение поворотов сердца вокруг поперечной оси.
III. Анализ предсердного зубца P.
IV. Анализ желудочкового комплекса QRS-T:
анализ комплекса QRS;
Анализ сегмента RS-T;
Анализ зубца Т;
Анализ интервала Q-T.
V. Электрокардиографическое заключение.
Анализ сердечного ритма и проводимости
Регулярность сердечных сокращений оценивается при сравнении продолжительности интервалов R-R между последовательно зарегистрированными сердечными циклами. Регулярный, или правильный, ритм сердца диагностируется в том случае, если продолжительность измеренных интервалов R-R одинакова и разброс полученных величин не превышает ± 10% от средней продолжительности интервалов R-R (рис. 3.10 а). В остальных случаях диагностируется неправильный (нерегулярный) сердечный ритм (рис. 3.10 б, в).
ЧСС, мин | Длительность интервала R-R, с | ЧСС, мин |
|
При неправильном ритме подсчитывают число комплексов QRS, зарегистрированных за какой-то определенный отрезок времени (например, за 3 с). Умножая этот результат в данном случае на 20 (60 с: 3 с = 20), подсчитывают ЧСС. При неправильном ритме можно ограничиться также определением минимального и максимального ЧСС. Минимальное ЧСС определяется по продолжительности наибольшего интервала R-R, а максимальное по наименьшему интервалу R-R.
Для определения источника возбуждения, или так называемого водителя ритма, необходимо оценить ход возбуждения по предсердиям и установить отношение зубцов R к желудочковым комплексам QRS (рис. 3.11). При этом следует ориентироваться на следующие признаки:
1. Синусовый ритм (рис. 3.11 а):
а) зубцы PII положительны и предшествуют каждому желудочковому комплексу QRS;
б) форма всех зубцов Р в одном и том же отведении одинакова.
2. Предсердныеритмы (из нижних отделов) (рис. 3.11 б):
а) зубцы PII и PIII отрицательны;
б) за каждым зубцом Р следуют неизмененные комплексы QRS.
3. Ритмы из АВ-соединения (рис. 3.11 в, г):
 Рис. 3.11.
ЭКГ при синусовом и несинусовых ритмах:
Рис. 3.11.
ЭКГ при синусовом и несинусовых ритмах:
а - синусовый ритм; б - нижнепредсердный ритм; в, г - ритмы из АВ-соединения; д - желудочковый (идиовентрикулярный) ритм
а) если эктопический импульс одновременно достигает предсердий и желудочков, на ЭКГ отсутствуют зубцы Р, которые сливаются с обычными неизмененными комплексами QRS;
б) если эктопический импульс вначале достигает желудочков и только потом - предсердий, на ЭКГ регистрируются отрицательные РП и РШ, которые располагаются после обычных неизмененных комплексов QRS.
4. Желудочковый (идиовентрикулярный) ритм (рис. 3.11 д):
а) все комплексы QRS расширены и деформированы;
б) закономерная связь комплексов QRS и зубцов Р отсутствует;
в) число сердечных сокращений не превышает 40-60 уд. в мин). Оценка функции проводимости. Для предварительной оценки
функции проводимости (рис. 3.12) необходимо измерить длительность:
1) зубца Р, которая характеризует скорость проведения электрического импульса по предсердиям (в норме не более 0,1 с);
2) интервалов P-Q(R) во II стандартном отведении, отражающую общую скорость проведения по предсердиям, АВ-соединению и системе Гиса (в норме от 0,12 до 0,2 с);
3) желудочковых комплексов QRS (проведение возбуждения по желудочкам), которая в норме составляет от 0,08 до 0,09 с.
Увеличение длительности указанных зубцов и интервалов указывает на замедление проведения в соответствующем отделе проводяшей системы сердца.
 Рис. 3.12.
Оценка функции проводимости по ЭКГ. Объяснение в тексте
Рис. 3.12.
Оценка функции проводимости по ЭКГ. Объяснение в тексте
После этого измеряют интервал внутреннего отклонения в грудных отведениях V1 и V6, косвенно характеризующий скорость распространения волны возбуждения от эндокарда до эпикарда соответственно правого и левого желудочков. Интервал внутреннего отклонения измеряется от начала комплекса QRS в данном отведении до вершины зубца R.
ОПРЕДЕЛЕНИЕ ПОВОРОТОВ СЕРДЦА ВОКРУГ ПЕРЕДНЕЗАДНЕЙ, ПРОДОЛЬНОЙ И ПОПЕРЕЧНОЙ ОСЕЙ
Определение положения электрической оси сердца
Повороты сердца вокруг переднезадней оси сопровождаются отклонением электрической оси сердца (среднего результирующего вектора А QRS) во фронтальной плоскости и существенным изменением конфигурации комплекса QRS в стандартных и усиленных однополюсных отведениях от конечностей.
Различают следующие варианты положения электрической оси сердца (рис. 3.13):
 Рис. 3.13.
Различные варианты положения электрической оси сердца
Рис. 3.13.
Различные варианты положения электрической оси сердца
1) нормальное положение, когда угол α составляет от +30° до +69°;
2) вертикальное положение - угол α от +70° до +90°;
3) горизонтальное - угол α от 0° до +29°;
4) отклонение оси вправо - угол α от +91° до ±180°;
5) отклонение оси влево - угол α от 0° до -90°.
Для точного определения положения электрической оси сердца графическим методом достаточно вычислить алгебраическую сумму амплитуд зубцов комплекса QRS в любых двух отведениях от конечностей, оси которых расположены во фронтальной плоскости. Обычно для этой цели используют I и III стандартные отведения. Положительная или отрицательная величина алгебраической суммы зубцов комплекса QRS в произвольно выбранном масштабе откладывается на положительную или отрицательную часть оси соответствующего отведения в шестиосевой системе координат Bayley. Обычно для этой цели используют диаграммы и таблицы, приведенные в специальных руководствах по электрокардиографии.
Более простым, хотя и менее точным способом оценки положения электрической оси сердца является визуальное определение угла α. Метод основан на двух принципах:
1. Максимальное положительное (или отрицательное) значение алгебраической суммы зубцов комплекса QRS регистрируется в том электрокардиографическом отведении, ось которого приблизительно совпадает с расположением электрической оси сердца и средний результирующий вектор QRS откладывается на положительную (или, соответственно, отрицательную) часть оси этого отведения.
2. Комплекс типа RS, где алгебраическая сумма зубцов равна нулю (R = S или R = Q + S), записывается в том отведении, ось которого перпендикулярна электрической оси сердца.
В таблице 3.2 приведены отведения, в которых в зависимости от положения электрической оси сердца имеется максимальная положительная, максимальная отрицательная алгебраическая сумма зубцов комплекса QRS и алгебраическая сумма зубцов, равная нулю.
Таблица 3.2
Конфигурация комплекса QRS в зависимости от положения электрической оси сердца
 На
рисунках 3.14-3.21 в качестве примера приведены ЭКГ при различном
положении электрической оси сердца. Из таблицы и рисунков видно, что
при:
На
рисунках 3.14-3.21 в качестве примера приведены ЭКГ при различном
положении электрической оси сердца. Из таблицы и рисунков видно, что
при:
1) нормальном положении электрической оси сердца (угол α от +30° до +69°) амплитуда Rh > Ri > Rm, а в отведениях III и/или aVL зубцы R и S примерно равны друг другу;
2) горизонтальном положении электрической оси сердца (угол α от 0° до +29°) амплитуда Ri > Rh > Riii, а в отведениях aVF и/или III регистрируется комплекс типа RS;
3) вертикальном положении электрической оси сердца (угол α от +70° до +90°) амплитуда Rn > Rm > Ri, а в отведениях I и/или aVL записывается комплекс типа RS;
4) отклонении электрической оси сердца влево (угол α от 0° до -90°) максимальная положительная сумма зубцов регистрируется в отведениях I и/или aVL (или aVL и aVR), в отведениях aVR, aVF и/или II или I записывается комплекс типа RS и имеется глубокий зубец S в отведениях III или/и aVF;
5) при отклонении электрической оси сердца вправо (угол α от 91° до ±180°) максимальный зубец R фиксируется в отведениях aVF и/или III (или aVR), комплекс типа RS - в отведениях I и/или II (или aVR), а глубокий зубец S - в отведениях aVL и/или I.
 Рис. 3.14.
Нормальное положение электрической оси сердца. Угол α +60°
Рис. 3.14.
Нормальное положение электрической оси сердца. Угол α +60°
 Рис. 3.15.
Нормальное положение электрической оси сердца. Угол α +30°
Рис. 3.15.
Нормальное положение электрической оси сердца. Угол α +30°
 Рис. 3.16.
Вертикальное положение электрической оси сердца. Угол α +90°
Рис. 3.16.
Вертикальное положение электрической оси сердца. Угол α +90°
 Рис. 3.17.
Горизонтальное положение электрической оси сердца. Угол α 0°
Рис. 3.17.
Горизонтальное положение электрической оси сердца. Угол α 0°
 Рис. 3.18.
Горизонтальное положение электрической оси сердца. Угол α +15°
Рис. 3.18.
Горизонтальное положение электрической оси сердца. Угол α +15°
 Рис. 3.19.
Отклонение электрической оси сердца влево. Угол α -30°
Рис. 3.19.
Отклонение электрической оси сердца влево. Угол α -30°
 Рис. 3.20.
Резкое отклонение электрической оси сердца влево. Угол α -60°
Рис. 3.20.
Резкое отклонение электрической оси сердца влево. Угол α -60°
 Рис. 3.21.
Отклонение электрической оси сердца вправо. Угол α +120°
Рис. 3.21.
Отклонение электрической оси сердца вправо. Угол α +120°
 Рис. 3.22.
Форма
желудочкового комплекса QRS в грудных отведениях при поворотах сердца
вокруг продольной оси (модификация схемы A.3. Чернова и М.И. Кечкера,
1979)
Рис. 3.22.
Форма
желудочкового комплекса QRS в грудных отведениях при поворотах сердца
вокруг продольной оси (модификация схемы A.3. Чернова и М.И. Кечкера,
1979)
Определение поворотов сердца вокруг продольной оси
Повороты сердца вокруг продольной оси, условно проведенной через верхушку и основание сердца, определяются по конфигурации комплекса QRS в грудных отведениях, оси которых расположены в горизонтальной плоскости. Для этого обычно необходимо установить локализацию переходной зоны, а также оценить форму комплекса QRS в отведении
При нормальном положении сердца в горизонтальной плоскости (рис. 3.22а) переходная зона расположена чаще всего в отведении V3. В этом отведении регистрируются одинаковые по амплитуде зубцы R и S. В отведении V 6 желудочковый комплекс обычно имеет форму qR или qRs.
При повороте сердца вокруг продольной оси по часовой стрелке (если следить за вращением сердца снизу со стороны верхушки), переходная зона смещается несколько влево, в область отведения V4, а в отведении V 6 комплекс принимает форму RS (рис. 3.22б). При повороте сердца вокруг продольной оси против часовой стрелки переходная зона может сместиться вправо к отведению V 2 . В отведениях V6, V5 регистрируется углубленный (но не патологический) зубец Q, а комплекс QRS принимает вид qR (рис. 3.22в).
 Рис. 3.23.
Сочетание поворота сердца вокруг продольной оси по часовой стрелке с поворотом электрической оси сердца вправо (угол α +120°)
Рис. 3.23.
Сочетание поворота сердца вокруг продольной оси по часовой стрелке с поворотом электрической оси сердца вправо (угол α +120°)
 Рис. 3.24.
Сочетание
поворота сердца вокруг продольной оси против часовой стрелки с
горизонтальным положением электрической оси сердца (угол α +15°)
Рис. 3.24.
Сочетание
поворота сердца вокруг продольной оси против часовой стрелки с
горизонтальным положением электрической оси сердца (угол α +15°)
Следует помнить, что повороты сердца вокруг продольной оси по часовой стрелке нередко сочетаются с вертикальным положением электрической оси сердца или отклонением оси сердца вправо (рис. 3.23), а повороты против часовой стрелки - с горизонтальным положением или отклонением электрической оси влево (рис. 3.24).
Определение поворотов сердца вокруг поперечной оси
Повороты сердца вокруг поперечной оси принято связывать с отклонением верхушки сердца вперед или назад по отношению к ее обычному положению. При повороте сердца вокруг поперечной оси верхушкой вперед (рис. 3.25 б) желудочковый комплекс QRS в стандартных отведениях приобретает форму qRi, qRn, qRm. Наоборот, при повороте сердца вокруг поперечной оси верхушкой назад желудочковый комплекс в стандартных отведениях имеет форму RS I , RSn, RSiii (рис. 3.25 в).
 Рис. 3.25.
Форма
ЭКГ в трех стандартных отведениях в норме (а) и при поворотах сердца
вокруг поперечной оси верхушкой вперед (б) и верхушкой назад (в)
Рис. 3.25.
Форма
ЭКГ в трех стандартных отведениях в норме (а) и при поворотах сердца
вокруг поперечной оси верхушкой вперед (б) и верхушкой назад (в)
Анализ предсердного зубца Р
Aнализ зубца Р включает:
Измерение амплитуды зубца Р (в норме не более 2,5 мм);
Измерение длительности зубца Р (в норме не более 0,1 с);
Определение полярности зубца Р в отведениях I, II, III;
Определение формы зубца Р.
1. При нормальном направлении движения волны возбуждения по предсердиям (сверху вниз и несколько влево) зубцы Р в отведениях I, II и III положительные.
2. При направлении движения волны возбуждения по предсердиям снизу вверх (если водитель ритма расположен в нижних отделах предсердий или в верхней части AB-узла) зубцы Р в этих отведениях отрицательные.
3. Расщепленный с двумя вершинами зубец Р в отведениях I, aVL, V5, V6 характерен для выраженной гипертрофии левого предсердия, например, у больных с митральными пороками сердца (P-mitrale). Заостренные высокоамплитудные зубцы Р в отведениях II, III, aVF (Р-ри1топа1е) появляются при гипертрофии правого предсердия, например у больных с легочным сердцем (см. ниже).
Анализ желудочкового комплекса QRST Анализ комплекса QRS включает.
1. Оценку соотношения зубцов Q, R, S в 12-ти отведениях, которое позволяет определить повороты сердца вокруг трех осей.
2. Измерение амплитуды и продолжительности зубца Q. Для так называемого патологического зубца Q характерно увеличение его продолжительности более 0,03 с и амплитуды более У4 амплитуды зубца R в этом же отведении.
3. Оценку зубцов R с измерением их амплитуды, продолжительности интервала внутреннего отклонения (в отведениях V 1 и V 6) и определением возможного расщепления зубца R или появления второго дополнительного зубца R" (γ") в том же отведении.
4. Оценку зубцов S с измерением их амплитуды, а также определением возможного уширения, зазубренности или расщепления зубца S.
Анализ сегмента RS-T. Aнализируя состояние сегмента RS-T, необходимо:
Измерить положительное (+) или отрицательное (-) отклонение точки соединения (j) от изоэлектрической линии;
Измерить величину возможного смещения сегмента RS-T на расстоянии 0,08 с вправо от точки соединения j;
Определить форму возможного смещения сегмента RS-T: горизонтальное, косонисходящее или косовосходящее смещение.
При анализе зубца Т следует:
Определить полярность зубца Т;
Оценить форму зубца Т;
Измерить амплитуду зубца Т.
В норме в большинстве отведений, кроме V1, V2 и aVR, зубец Т положительный, асимметричный (имеет пологое восходящее и несколько более крутое нисходящее колено). В отведении aVR зубец Т всегда отрицательный, в отведениях V1-V2, III и aVF может быть положительным, двухфазным или слабо отрицательным.
Анализ интервала Q-T включает его измерение от начала комплекса QRS (зубца Q или R) до конца зубца Т и сравнение с должной величиной этого показателя, рассчитанной по формуле Базетта:
 где К - коэффициент, равный 0,37 для мужчин и 0,40 для женщин; R-R - длительность одного сердечного цикла.
где К - коэффициент, равный 0,37 для мужчин и 0,40 для женщин; R-R - длительность одного сердечного цикла.
Электрокардиографическое заключение
В электрокардиографическом заключении указывают:
1) основной водитель ритма: синусовый или несинусовый (какой именно) ритм;
2) регулярность ритма сердца: правильный или неправильный ритм;
3) число сердечных сокращений (ЧСС);
4) положение электрической оси сердца;
5) наличие четырех электрокардиографических синдромов: а) нарушений ритма сердца;
6) нарушений проводимости;
в) гипертрофии миокарда желудочков и/или предсердий, а также их острых перегрузок;
г) повреждений миокарда (ишемии, дистрофии, некрозов, рубцов и т.п.).
ДЛИТЕЛЬНОЕ МОНИТОРИРОВАНИЕ ЭКГ ПО ХОЛТЕРУ
В последние годы широкое распространение в клинической практике получило длительное мониторирование ЭКГ по Холтеру. Метод применяется в основном для диагностики преходящих нарушений ритма сердца, выявления ишемических изменений ЭКГ у больных ИБС, а также для оценки вариабельности сердечного ритма. Существенным преимуществом метода является возможность длительной (в течение 1-2 сут) регистрации ЭКГ в привычных для пациента условиях.
Прибор для длительного мониторирования ЭКГ по Холтеру состоит из системы отведений, специального устройства, регистрирующего ЭКГ на магнитную ленту, и стационарного электрокардиоанализатора. Миниатюрное регистрирующее устройство и электроды укрепляются на теле пациента. Обычно используют от двух до четырех прекардиальных биполярных отведений, соответствующих, например, стандартным позициям грудных электродов V1 и V5. Запись ЭКГ проводится на магнитной ленте при очень малой скорости ее движения (25-100 мм? мин -1). При проведении исследования пациент ведет дневник, в который вносятся данные о характере выполняемой пациентом нагрузки и о субъективных неприятных ощущениях больного (боли в области сердца, одышка, перебои, сердцебиения и др.) с указанием точного времени их возникновения.
После окончания исследования кассету с магнитной записью ЭКГ помещают в электрокардиоанализатор, который в автоматическом режиме осуществляет анализ сердечного ритма и изменений конечной части желудочкового комплекса, в частности сегмента RS-T. Одновременно производится автоматическая распечатка эпизодов суточной ЭКГ, квалифицированных прибором как нарушения ритма или изменения процесса реполяризации желудочков.
В современных системах для длительного мониторирования ЭКГ по Холтеру предусмотрено представление данных на специальной бумажной ленте в сжатом компактном виде, что позволяет получить наглядное представление о наиболее существенных эпизодах нарушений ритма сердца и смещений сегмента RS-T. Информация может быть представлена также в цифровом виде и в виде гистограмм, отражающих распределение в течение суток различных частот сердечного ритма, длительности интервала Q-T и/или эпизодов аритмий.
Выявление аритмий
Использование длительного мониторирования ЭКГ по Холтеру является частью обязательной программы обследования больных с нарушениями ритма сердца или с подозрением на наличие таких нарушений. Наибольшее значение этот метод имеет у пациентов с пароксизмальными аритмиями. Метод позволяет:
1) установить факт возникновения пароксизмальных нарушений ритма сердца и определить их характер и продолжительность, поскольку у многих больных сохраняются относительно короткие эпизоды пароксизмов аритмий, которые в течение длительного времени не удается зафиксировать с помощью классического ЭКГ-исследования.
2) изучить корреляцию между пароксизмами нарушений ритма и субъективными и объективными клиническими проявлениями болезни (перебои в работе сердца, сердцебиения, эпизоды потери сознания, немотивированной слабости, головокружений и т.п.).
3) составить ориентировочное представление об основных электрофизиологических механизмах пароксизмальных нарушений ритма сердца, так как всегда имеется возможность зарегистрировать начало и конец приступа аритмий.
4) объективно оценить эффективность проводимой противоаритмической терапии.
Диагностика ишемической болезни сердца
Длительное мониторирование ЭКГ по Холтеру у больных ИБС используется для регистрации преходящих изменений реполяризации желудочков и нарушений ритма сердца. У большинства больных ИБС метод холтеровского мониторирования ЭКГ позволяет получить дополнительные объективные подтверждения временной преходящей ишемии миокарда в виде депрессии и/или элевации сегмента RS-T, часто сопровождающихся изменениями ЧСС и AД. Важно, что непрерывная запись ЭКГ проводится в условиях обычной для данного пациента активности. В большинстве случаев это дает возможность изучить взаимосвязь эпизодов ишемических изменений ЭКГ с разнообразными клиническими проявлениями болезни, в том числе и атипичными.
Чувствительность и специфичность диагностики ИБС с помощью метода суточного мониторирования ЭКГ по Холтеру зависит прежде
всего от выбранных критериев ишемических изменений конечной части желудочкового комплекса. Обычно используются те же объективные критерии преходящей ишемии миокарда, что и при проведении нагрузочных тестов, а именно: смещение сегмента RS-T ниже или выше изоэлектрической линии на 1,0 мм и более при условии сохранения этого смещения на протяжении 80 мс от точки соединения (j). Продолжительность диагностически значимого ишемического смещения сегмента RS-T при этом должна превышать 1 мин.
Еще более надежным и высокоспецифичным признаком ишемии миокарда является горизонтальная или косонисходящая депрессия сегмента RS-T на 2 мм и более, выявляемая на протяжении 80 мс от начала сегмента. В этих случаях диагноз ИБС практически не вызывает сомнений даже при отсутствии в этот момент приступа стенокардии.
Длительное мониторирование ЭКГ по Холтеру является незаменимым методом исследования для выявления эпизодов так называемой бессимптомной ишемии миокарда, которые обнаруживаются у большинства больных ИБС и не сопровождаются приступами стенокардии. Кроме того, следует помнить, что у некоторых больных с верифицированной ИБС смещение сегмента RS-T во время повседневной жизненной активности всегда возникает бессимптомно. Согласно результатам некоторых исследований преобладание у пациентов с документированной ИБС бессимптомных эпизодов ишемии миокарда является весьма неблагоприятным прогностическим признаком, свидетельствующим о высоком риске острых повторных нарушений коронарного кровотока (нестабильной стенокардии, острого инфаркта миокарда, внезапной смерти).
Особенно большое значение метод холтеровского ЭКГ-мониторирования имеет в диагностике так называемой вариантной стенокардии Принцметала (вазоспастической стенокардии), в основе которой лежит спазм и кратковременное повышение тонуса коронарной артерии. Прекращение или резкое уменьшение коронарного кровотока обычно приводит к глубокой, часто трансмуральной, ишемии миокарда, падению сократимости сердечной мышцы, асинергии сокращений и значительной электрической нестабильности миокарда, проявляющейся нарушениями ритма и проводимости. На ЭКГ во время приступов вариантной стенокардии Принцметала чаще наблюдается внезапный подъем сегмента RS-T выше изолинии (трансмуральная ишемия), хотя в отдельных случаях может
встречаться и его депрессия (субэндокардиальная ишемия). Важно, что эти изменения сегмента RS-T, так же как и приступы стенокардии, развиваются в покое, чаще ночью, и не сопровождаются (по крайней мере, в начале приступа) увеличением ЧСС более, чем на 5 ударов в минуту. Это принципиально отличает вазоспастическую стенокардию от приступов стенокардии напряжения, обусловленных повышением потребности миокарда в кислороде. Мало того, приступ вазоспастической стенокардии и ЭКГ-признаки ишемии миокарда могут исчезнуть, несмотря на увеличение ЧСС, обусловленное рефлекторной реакцией на боль, пробуждение и/или прием нитроглицерина (феномен «прохождения через боль»).
Непрерывная запись ЭКГ позволяет выявить еще один важный отличительный признак стенокардии Принцметала: смещение сегмента RS-T в начале приступа происходит очень быстро, скачкообразно и также быстро исчезает после окончания спастической реакции. Для стенокардии напряжения, наоборот, характерно плавное постепенное смещение сегмента RS-T при повышении потребности миокарда в кислороде (увеличении ЧСС) и столь же медленное возвращение его к исходному уровню после купирования приступа.
Следует упомянуть еще об одной области применения холтеровского ЭКГ-мониторирования, результаты которого могут использоваться для оценки эффективности антиангинальной терапии у больных ИБС. При этом учитывают количество и общую продолжительность зарегистрированных эпизодов ишемии миокарда, соотношение числа болевых и безболевых эпизодов ишемии, число нарушений ритма и проводимости, возникающих в течение суток, а также суточные колебания ЧСС и другие признаки. Особое внимание следует обращать на наличие пароксизмов бессимптомной ишемии миокарда, поскольку известно, что у некоторых больных, прошедших курс лечения, наблюдается уменьшение или даже исчезновение приступов стенокардии, но сохраняются признаки безболевой ишемии сердечной мышцы. Повторные исследования с помощью холтеровского мониторирования ЭКГ особенно целесообразны при назначении и подборе дозы блокаторов β-адренорецепторов, влияющих, как известно, на ЧСС и проводимость, поскольку индивидуальную реакцию на эти препараты трудно предсказать и не всегда легко выявить с помощью традиционного клинического и электрокардиографического методов исследования.










