Маммография категории. Маммография – это важнейшее исследование для каждой женщины. Чем это чревато
Маммография предполагает рентгеновскую съемку молочных желез в двух проекциях. Даже если имеется только одна опухоль, обследовать нужно обе груди. Такой подход помогает сравнить снимки и эффективнее распознать новообразования в молочной железе. После того как выполнена маммография молочных желез, результаты расшифровывает врач. Также он сравнивает их с данными предыдущего обследования.
Что показывает маммография?
С помощью этого вида диагностики можно обнаружить следующие патологии доброкачественного и злокачественного характера:

После процедуры врач изучает полученный снимок, выявляя изменения в тканях груди. Отмечаются такие моменты, как асимметричность, когда в одной железе находится уплотнение, группа кальцинатов и участки с утолщенной кожей.
На основании только лишь результатов маммографии специалист не может поставить диагноз «рак». Это связано с тем, что все вышеперечисленные образования на маммограмме выглядят идентично. Необходимо будет пройти еще несколько этапов диагностики, чтобы дать окончательное заключение.
Расшифровка результатов
Однако результаты маммографии кое-что могут сказать специалисту. При этом врач должен приобщить к ним данные анамнеза, описав ранее проявившиеся у пациентки признаки болезни.
На расшифровке будет видна структура ткани молочной железы, лимфоузлов, сосудов и протоков. Если структура равномерная, а уплотнения или затемнения отсутствуют, то патологии нет. На изображении должны хорошо просматриваться сосуды и млечные протоки, переплетенные в виде сетки. Расположенные рядом лимфоузлы не должны быть увеличены.
Если имеется патология, то нормальная структура молочной железы изменена, лимфоузлы увеличены. При расшифровке маммограммы можно будет увидеть очаги заболевания. Специалист установит их количество, форму, размер, однородность и месторасположение.
На снимке фиброаденомы и кисты выглядят как образования овальной либо круглой формы с ясно очерченными краями. Если обнаружена раковая опухоль, то ее контуры будут нечеткими и неровными.
На снимке могут быть видны кальцинаты, которые обычно сопровождают как доброкачественные, так и злокачественные опухоли.
Полученные результаты, в соответствии с установленным стандартом, можно поделить на 7 категорий:

Маммографии - это лишь начальный этап при диагностировании рака груди.
Ложноположительные и ложноотрицательные результаты
Если после маммографии появилось подозрение на наличие раковой опухоли, то проводится дополнительное исследование. Если опасения не подтверждаются, то имеет место ложноположительный результат маммографии.
Возможны и обратные ситуации, когда маммография показала норму, но со временем выяснилось, что во время исследования пациентка уже была больна раком. В этом случае речь идет о ложноотрицательном результате.
Маммография не всегда обнаруживает рак. По статистике в 20% случаев патология остается невыявленной. Обычно так бывает с молодыми пациентками, у которых ткани молочной железы слишком плотные и не дают увидеть опухоль.
Мешают выявить рак также следующие факторы:
- низкая квалификация специалиста, который проводит исследование;
- размер опухоли;
- гормональный дисбаланс;
- скорость увеличения опухоли.
Трудности с расшифровкой маммограммы могут возникнуть и в том случае, если женщина перенесла операцию по удалению образования и была проведена реконструкция груди родными тканями.
Процесс маммографии – видео
- Введение
- Стандартный протокол и анкетирование
- Лексикон при описании маммографии, УЗИ и МРТ молочных желез.
- Категории Birads
- Лексикон на ММГ, УЗИ, МРТ
- Маммография
- Лексикон при описании маммографии
- Образование
- Нарушение архитектоники
- Асимметрия
- Кальцификация
- Дополнительные признаки
- Специальные кейсы
- УЗИ
- Лексикон при описании УЗИ
- Birads и МРТ
- Случаи
- Birads 0
- Birads 1
- Birads 2
- Birads 3
- Birads 4
- Birads 5
- Birads 6
- Локализация
- Измерение размеров
- Написание заключения
- Примеры
Введение:
Рак молочной железы (РМЖ) занимает второе место в структуре онкологической заболеваемости и первое – в структуре онкологической смертности женского населения. Диагностика РМЖ традиционно основана на трех китах – клинический осмотр, маммография (МГ) и ультразвуковое исследование (УЗИ) молочной железы (МЖ).
Для правильной трактовки результатов маммограмм необходимо наличие следующей информации:
- результатов клинического обследования гинеколога с осмотром молочных желез (выявление изменений кожи и сосков, пальпируемых образований, лимфоаденопатии), уточнение данных анамнеза, гормонального статуса;
- заполненной пациенткой анкеты скриннинговой ММГ.
Результат скриннинговой маммографии должен быть оформлен в виде стандартизированного протокола. Для исключения пропусков патологии и неправильной интерпретации при расшифровке ММГ целесообразно применять независимую расшифровку снимков двумя врачами (предпочтительно) или повторную (одним врачом через день) с обязательным учетом и сопоставлением результатов предыдущего обследования.
- Сравнение с предыдущими ММГ;
- Рекомендации в отношении дополнительных исследований, консультаций специалистов, сроков следующего обследования.
Для написания заключения используется система BI-RADS (Breast Imaging Reporting and Data System), и переводе на русский язык — это система интерпретации и протоколирования визуализации молочной железы.

Лексикон или терминология BIRADS
Перед тем как ознакомится с классификацией основанной на наличии патологических признаков, надо освоить самое главное: правильную терминологию понятную как радиологам, так и клиницистам. Такая терминология должна быть стандартизированной, не терпящей двоякого толкования. Это и есть основная задача системы BIRADS. Протоколы описания маммографии/УЗИ/МРТ молочных желёз должны быть изложены структурно, по чёткому стандарту и подчинятся определённым критериям описания, по которым и будет выносится заключение и высказываться рекомендации.
Лексикон при описании маммограмм
Тип строения железы
А. Преобладает жировая ткань.
B. Рассеянные участки фиброзной и железистой ткани.
C. Железа неоднородной плотности с недифференцированными включениями.
D. Железа крайне высокой плотности, на фоне чего затруднена визуализация изменений.
Образование (англ. mass)
- Овальная (включая дольчатую)
- -округлая (round)
- -овальная (oval)
Контур или края:
- спикулы
Плотность образования (плотность образования описывается в сравнении с окружающей тканью железы):
- жировой плотности
Кальцификаты
Типично доброкачественные:
- кожные кальцинаты (для подтверждения кальцинатов кожи необходимы дополнительные снимки для выведения их на контур).
- сосудистые кальцинаты — в виде параллельных линий.
- кальцинаты по типу «попкорна» (более 2-3 мм в диаметре) — инволютивные кальцинированные фиброаденомы;
- крупные палочковидные кальцинаты (более 1мм в диаметре), в виде сплошных или прерывистых тяжей.
- круглые кальцинаты могут быть разного размера.
- кольцевидные или по типу «яичной скорлупы» (жировые кисты, участки жирового некроза, кальцификация секрета в протоках);
- дистрофические кальцинаты в месте травматического повреждения или после облучения.
- «молочко кальция» — это осаждение кальция в кистах.
- кальцинаты швов.
- мелкие аморфные (бесформенные с размытыми краями) гетерогенные кальцинаты.
- крупные неоднородные кальцинаты, имеющие неправильную форму, склонные к слиянию, крупнее 5 мм в диаметре.
- полиморфные или гетерогенные кальцинаты (различной формы и размера), чаще менее 0,5 мм в диаметре);
- «протоковые» — мелкие линейные или ветвящиеся кальцинаты
- микрокальцинаты (0,05-0,1 мм в диаметре).
Описание распределения кальцинатов при ММГ:
- 1. Диффузное — рассеянное по всей МЖ.
- 2. Региональное распределение – на большом участке МЖ (более 2 кубических сантиметров, не являющемся зоной ветвления одного протока.
- 3. Сгруппированные кальцинаты (не менее 5 на площади до 1 кубического сантиметра).
- 4. Линейное распределение — в виде дорожки или линии с разветвлением.
- 5. Сегментарное распределение — в пределах одного или нескольких протоков.
Нарушение архитектоники
Ассиметрии
- Общая ассиметрия
- Глобальная асимметрия
- Очаговая или фокальная асимметрия
- Развивающаяся асимметрия
Образование кожи
Солитарно расширенный проток
Дополнительные признаки
- Втяжение кожи
- Втяжение соска
- Утолщение кожи
- Утолщение трабекул
- Подмышечная лимфоаденопатия
- Нарушение архитектоники
- Кальцификация
Локализация
- Квадрант и стрелка часов
- Глубина
- Расстояние от соска
Лексикон при описании УЗИ молочных желез
Тип строения железы
- Гомогенная эхоструктура — жир
- Гомогенная структура — участки фиброзной и железистой ткани
- Гетерогенная эхоструктура
Образование (англ. mass)
- овальная (включая дольчатую)
- округлая (round)
- овальная (oval)
- иррегулярная (неправильная — irregular).
Ориентация:
- Параллельная
- Непараллельная
Контур или края:
- хорошо определяемые (чёткие, ровные)
- нечёткие, частично перекрытые окружающими тканями
- микролобулярные (ровные, с небольшими втяжениями по контуру)
- плохо определяемые, неопределимые (образование более похоже на инфильтрацию)
- спикулы
Эхо-паттерн
- анэхогенный
- гиперэхогенный
- кистозный или солидный компонент
- гипоэхогенный
- изоэхогенный
- гетерогенный
Кальцификаты
- Кальцификаты в образовании
- Кальцификаты вне образования
- Внутрипроточные кальцификаты
Дополнительные признаки
Нарушение архитектоники
Изменение кожи
- Втяжение кожи
- Утолщение кожи
Патологические изменения протока
Отек
Васкуляризация
- Отсутствует
- Внутренняя васкуляризация
- Васкуляризация по ободку
Упругость
- Мягкая
- Средняя
- Твердая
Специальные случаи
- Простая киста
- Множественные микрокисты
- Сложная киста
- Образование в или на коже
- Инородное тело, включая импланты
- Интрамаммарные лимфатические узлы
- Подмышечные лимфатические узлы
- Изменения сосудов Артериовенозные мальформации
Болезнь Мондора - Скопление жидкости после операции
- Жировой некроз
Лексикон при описании МРТ молочных желез
Количество железисто-фиброзной ткани
Железы практически полностью состоят:
- из жировой ткани
- отдельные участки железисто-фиброзной ткани
- гетерогенно плотные железы
- чрезвычайно плотные железы
Фоновое контрастное усиление паренхимы
Степень
:
- минимальное
- слабое
- умеренное
- выраженное
Симметричность контрастного усиление
- симметричное
- асимметричное
Очаг (англ. focus) — это точечное усиление, которое можно характеризовать
Образование (англ. mass) —
- Овальная (включая дольчатую)
- -округлая (round)
- -овальная (oval)
- иррегулярная (неправильная — irregular).
Контур или края :
- -хорошо определяемые (чёткие, ровные)
- -нечёткие, частично перекрытые окружающими тканями
- -микролобулярные (ровные, с небольшими втяжениями по контуру)
- -плохо определяемые, неопределимые (образование более похоже на инфильтрацию)
- -спикулы
Зона контрастирования (англ. non-mass enhancement) Распределение:
- очаговое
- линейное
- сегментарное
- регионарное
- мультирегионарное
- диффузное
Паттерн контрастного усиления:
- гомогенный
- гетерогенный
- сливной
- сгруппированные кольца
Интрамаммарный лимфоузел — это четко отграниченное, равномерно усиливающееся образование с жировыми воротами (обычно ≤ 1 см)
Кожные образования — это доброкачественные усиливающиеся структуры на коже
Неусиливающиеся структуры
- Высокая интенсивность сигнала от протоков на доконтрастных Т1- ВИ
- Киста
- Постоперационные скопления (гематома/серома)
- Посттерапевтическое утолщение кожи и трабекулярные утолщения
- Неусиливающееся образование
- Нарушение архитектоники
- Выпадение сигнала от инородных тел, клипс и т. п.
Дополнительные признаки
- Втяжение соска
- Инвазия соска
- Втяжение кожи
- Утолщение кожи
- Инвазия кожи (прямая инвазия,
воспалительный рак) - Подмышечная лимфаденопатия
- Инвазия грудных мышц
- Инвазия грудной стенки
- Нарушение архитектоники
- Лимфоузел (нормальный, патологический).
- Жировой некроз
- Гамартома
- Постоперационная серома/гематома с жиром
Локализация поражения
- Глубина
Описание кинетической кривой медленное накопление
Начальная фаза:
- умеренное накопление
- быстрое накопление
Отсроченная фаза:
- нарастающая кривая
- плато
- вымывание
|
Вероятность рака |
||
|
Повторить исследование |
Не определена |
|
|
Обычное наблюдение |
||
|
Обычное наблюдение |
||
|
Повторное обследование через короткий интервал времени (6 мес) |
0-2% |
|
|
Биопсия |
||
|
Мало подозрительные изменения |
2-10% |
|
|
Подозрительные изменения |
10-50% |
|
|
Крайне подозрительные изменения |
50-95% |
|
|
Биопсия |
Выше 95% |
|
|
Хирургическое лечение, если показано |
Определена |
|
Ниже представлен пример

Маммография
Протокол описания маммограмм должен включать:
- 1. Показания к исследованию (скриннинговое, диагностическое);
- 2. Оценка типа структуры молочной железы (МЖ);
- 3. Оценка кожи, сосков, характера изменений структурных элементов, протоков, лимфоузлов. Описание выявленной патологии: очаговых изменений, кальцинатов, измененных лимфатических узлов;
- 4. Сравнение с предыдущими ММГ;
- 5. Заключение с определением категории BI-RADS;
- 6. Рекомендации в отношении дополнительных исследований, консультаций специалистов, сроков следующего обследования.
Расположение маммограмм на негатоскопе/экране монитора и при печати снимков должно быть в зеркальном отражении, симметрично с четкой маркировкой: ММГ в прямых проекциях – «П» и «Л» в наружных отделах, в косых проекциях – «ПК» и «ЛК» в верхних квадрантах .
 Критерии качества маммограмм:
правильная маркировка, четкая дифференциация всех структур железы. На краниокаудальной ММГ — выведение соска на контур по центру, максимальный захват всей железы до грудной мышцы. На косой ММГ — выведение соска на контур, визуализация грудной мышцы до перпендикуляра, опущенного из соска, угол между краем пленки, примыкающим к грудной стенке и грудной мышцей примерно 20 градусов. Отсутствие на снимках складок кожи.
Критерии качества маммограмм:
правильная маркировка, четкая дифференциация всех структур железы. На краниокаудальной ММГ — выведение соска на контур по центру, максимальный захват всей железы до грудной мышцы. На косой ММГ — выведение соска на контур, визуализация грудной мышцы до перпендикуляра, опущенного из соска, угол между краем пленки, примыкающим к грудной стенке и грудной мышцей примерно 20 градусов. Отсутствие на снимках складок кожи.

Типы строения молочных желёз при ММГ:
Тип 1: Молочные железы с преимущественным жировым компонентом фиброзно-железистой ткани менее 25% объема МЖ.
Тип 2: Есть очаги фиброзно-железистой ткани, занимающие от 25 до 50% объема МЖ.
Тип 3: Фиброзно-железистая ткань занимает от 51 до 75% площади маммограммы, что может затруднить выявление небольших образований.
Тип4: Очень плотные молочные железы, процент фиброзно-железистой ткани более 75% объема МЖ, что значительно снижает чувствительность ММГ.
Тип5: Наличие имплантатов молочных желёз.
Ниже представлен пример.

Ниже также представлен пример, на котором наглядны представлены молочные железы, относящиеся к одному типу строения, но с разным содержанием железисто-фиброзной ткани в структуре.

Образование по данным маммографии
Образование — это объемная структура, выявляемая в 2-х проекциях (только в двух проекциях) и характеризующаяся формой, к онтурами (краями), п лотностью образования и размером.
Ниже представлена гамартома, которая также известна фиброаденолипома

При определении патологического очага только на одной проекции, его нельзя назвать объёмным образованием, и в данном случае правомерно использовать термин «плотность» (density/abnormal density) с указанием её локализации. В таких случать необходимо либо доказать, что это образование, либо опровергнуть. В любом случае необходимо дополнительное дообследование (таргетные снимки с компрессией, УЗИ и т.д.).
- овальной (включая дольчатую)
- округлой (round)
- иррегулярной (неправильная - irregular).

Анализ формы
Округлая и овальная формы более характерны для доброкачественных новообразований. Неправильная форма чаще встречается при злокачественных процессах. Дольчатая форма образования может при- сутствовать как при злокачественных, так и при доброкачественных процессах, отражая анатомические особенности роста опухоли.
К онтуры (края) :
- хорошо определяемыми (чёткие, ровные)
- нечёткими, частично перекрытые окружающими тканями
- микролобулярными (ровные, с небольшими втяжениями по контуру)
- плохо определяемыми, неопределимыми (образование более похоже на инфильтрацию)
- спикулами

Анализ контура
Капсула при округлых и овальных узловых образованиях в молочной железе четко дифференцируется при наличии жировой ткани в структуре уплотнения.
Наличие ободка просветления (полного или частичного) в большинстве случаев свидетельствует о доброкачественности процесса (за исключением быстро растущих узловых РМЖ). Ободок просветления лучше визуализируется на прицельных снимках с дозированной компрессией.
Четкость контура образования указывает в основном на доброкачественность процесса (исключая внутрикистозный РМЖ, саркому, медуллярную карциному и т. д.). Применение дополнительных методов обследования (УЗИ) позволяет дифференцировать различные объемные образования с четким контуром.
Нечеткость контура узлового образования связана с инфильтрацией окружающих тканей, усилением сосудистого рисунка.
В большинстве случаев нечеткость контура указывает на злокачественность процесса (особенно при спикулообразных тяжах), однако при выявлении «хвоста кометы» необходимы дополнительные исследования – сонография, так как нечеткость контура может встречаться при фиброаденомах, кистах, гематомах, РМЖ в кисте и т. д.
Ниже на представленном снимке визуализируется .

Размытость контура образования встречается при злокачественных опухолях молочной железы и воспалительных заболеваниях (абсцесс).
Из всех опухолевых и опухолевидных процессов только жировая ткань может выглядеть более прозрачной по сравнению с окружающим фоном молочной железы. Поэтому диагностика липом, жировых кист, галактоцеле и т. д. не представляет трудностей.
Высокое интенсивное затемнение на снимке вызывает любой патологический процесс продуктивного или экссудативного порядка (доброкачественная опухоль, киста, РМЖ, саркома и т. д.).
Затемнения неоднородной плотности обусловлены наличием жировых элементов в патологическом очаге и встречаются при фиброаденолипомах, листовидных опухолях, галактоцеле, гамартомах, увеличении лимфатических узлов.
Только анализ контура, состояния окружающих тканей, структуры образования не всегда позволяет дифференцировать различные процессы в молочной железе. Часто приходится прибегать к УЗ-исследованию. Именно в таких случаях необходимо пользоваться BI-RADS-категорией 0. Необходимость дополнительного исследования.
Большинство непальпируемых РМЖ выявляется как маленькие (менее 10 мм) звездчатые структуры. При выявлении тяжистых звездчатых изменений необходим тщательный анализ полученной информации. В первую очередь нужно убедиться, что данные изменения не являются суммацией теней различных структур ткани молочной железы. Для этого необходимо сделать дополнительные прицельные снимки и снимки с увеличением. При подтверждении изменений на дополнительных снимках следует анализ структуры звездчатого поражения. Возможно выявление двух вариантов: «черная звезда» – отсутствует плотный центр в центральной части, множественные овальные или округлые участки просветления, лучистые структуры имеют множество параллельных мелких линий (подобно метле), никогда не достигают кожи; «белая звезда» – плотная центральная часть, выраженные спикулы во всех направлениях, которые достигают кожи.
Выявление «белой звезды» крайне подозрительно на рак молочной железы и требует морфологической верификации. При обнаружении «черной звезды» необходимо выяснить наличие предварительных хирургических вмешательств и пункций в этой зоне молочной железы для проведения дифференциальной диагностики между посттравматическим жировым некрозом (фиброзом после хирургической операции) и РМЖ.
Плотность образования
Анализ плотности (соотношение степени рентгеновского ослабления сигнала зоны поражения относительно ослабления сигнала от равного объема железистой ткани молочной железы):
- жировой плотности
- гиподенсое образование или низкой плотности, но не плотности жира
- изоденсное образование, плотность образования соответствует плотности окружающих фибро-гландулярных тканей железы
- гиперденсное, плотность образования превышает плотность окружающих тканей железы

Ниже представлены множественные гиподенсные образования в правой молочной железе.
Ниже гиперденсное образование неправильной формы и спикулообразными контурами. Также обратите внимание на фокусное вытяжение кожи. Данное образование относится к группе BIRADS-5 и является инвазивным протоковым раком.

Нарушение архитектоники
Термин нарушения архитектоники используется при описании участка ткани молочной железы с нарушением привычной анатомической структуры:
- изменен нормальный ход стромальных элементов и структуры паренхимы
- фокальное втяжение или/и деформация
- имеется локальная звездчатость, отмечаемая в 2-х проекциях,
- образование не визуализируется.
Дифференциальный диагноз при нарушении архитектоники
- радиальные рубцовые изменения
- инвазивная протоковая карцинома
Нарушение архитектоники — это состояние также порой сопряжено в сочетании с развитием злокачественного объемного процесса (в том числе карциномы).
В ниже представленном случае нарушение архитектоники, указанная в желтом кругу обусловленна рубцовыми изменения после резекции, что подтвердилось гистологией.

Асимметрия
Классификация
Асимметрия выявляемая на одной проекции рассматривают, как общую асимметрию.
Ассиметрия выявляемая на двух проекциях бывает:
- Фокальная асимметрия
- Глобальная асимметрия
- Развивающаяся асимметрия
Общая асимметрия — объем железистой ткани в одной МЖ значительно больше. При отсутствии нарушения архитектоники, злокачественных кальцинатов и пальпируемого образования — вариант нормального строения.
Фокальная или очаговая асимметрия — участок железистой ткани, определяемый в 2-х проекциях, без наличия определённых границ и который нельзя описать как образование (нет всех критериев определения объёмного образования). Может оказаться нормальным участком ткани МЖ, доброкачественной находкой (рубец после биопсии), так и признаком злокачественного процесса.
При глобальной асимметрии в патологический процесс вовлечено более, чем четверть молочной железы. Наиболее частые причины данной патологии — это вариант нормы, доброкачественной находкой (рубец после биопсии), псевдоангиоматозная гиперплазия.
Развивающаяся или нарастающая асимметрия. Данный термин используют при сравнении с предыдущими исследованиями, когда изменения ранее были менее выражены.
Ниже представлены маммограммы левой и правой молочной железы в двух проекциях, на которых визуализируется асимметричность, но по данным УЗИ признаков объемного образования не были выявлены.
Ниже представлен другой пример глобальной асимметрии.
У данного пациента — это не вариант нормы, а признак неблагоприятного прогноза в связи с тем, что визуализируется следующее:
- утолщение кожи
- утолщение междольковых перегородок
- втяжение соска
Все выше перечисленные характерны для злокачественного образования.
На УЗИ были выявлены множественные мелкие образования, что соответствует в большей степени аденокарциноме. После ПЭТ/КТ был поставлен диффузная инфильтративная карцинома.

Дифференциальный диагноз: асимметрия или образование.
Все типы асимметрии имеют разные типы контуров или краев в отличии от образований также не имеют признаков объемного образования. Для асимметрии характерно унилатеральное расположение без зеркальной корреляции в противоположной железе и строение аналогичное области фиброзно-железистой ткани.
При асимметрии граница патологических изменений вогнутая, а структура неоднородная (гиперплотные области и включения жира). В то время, как при образованиях внешние границы — выпуклые, что касаемо структуры плотность в центре выше, чем на периферии.
При описании асимметрии термин плотность некорректно использовать так, как данный термин используют при описании объемных образований в сравнении с обычной железистой тканью.
Кальцификация
По данным BI-RADS — 2013 кальцификаты принято разделять следующим образом (представлено ниже в таблице):

Доброкачественные кальцификаты:
- кожные кальцинаты
- сосудистые кальцинаты
- кальцинаты по типу «попкорна»
- крупные палочковидные кальцинаты
- круглые кальцинаты кольцевидные или по типу «яичной скорлупы»
- дистрофические кальцинаты
- «молочко кальция»
- кальцинаты швов или пунктатов.

- кальцинаты по типу «попкорна» (более 2-3 мм в диаметре) — инволютивные кальцинированные фиброаденомы;
- сосудистые кальцинаты — в виде параллельных линий. При только начинающемся процессе, кальцинаты могут располагаться только вдоль одной стенки, распределяясь по типу «дорожки». В этом случае нужно проследить ход сосуда, иначе они считаются подозрительными на злокачественные протоковые кальцинаты;
- крупные палочковидные кальцинаты (более 1мм в диаметре), в виде сплошных или прерывистых тяжей. Располагаются по ходу протоков, сходятся по направлению к соску. У женщин старше 60 лет образуются в расширенных протоках;
- круглые кальцинаты могут быть разного размера, они считаются доброкачественными, если расположены беспорядочно. При выявлении изолированных групп мелких кальцинатов следует убедиться в отсутствии динамики при сравнении с предыдущими ММГ;
- кожные кальцинаты (для подтверждения кальцинатов кожи необходимы дополнительные снимки для выведения их на контур);
- кольцевидные или по типу «яичной скорлупы» (жировые кисты, участки жирового некроза, кальцификация секрета в протоках);
- «молочко кальция» — это осаждение кальция в кистах. В прямой проекции их проявления не типичны — рыхлые, округлые, бесформенные. В косой проекции — полулунной формы с вогнутой поверхностью (подчеркивая стенки кист). Главный признак — отличие формы в зависимости от проекции;
- кальцинаты швов;
- дистрофические кальцинаты в месте травматического повреждения или после облучения. Характерна неправильная форма, размер более 0,5 мм в диаметре.
Злокачественные кальцинаты
- аморфные кальцинаты
- крупные неоднородные кальцинаты
- полиморфные кальцинаты
- «протоковые» мелкие линейные кальцинаты
- «протоковые» мелкие ветвящиеся кальцинаты

- мелкие аморфные (бесформенные с размытыми краями) гетерогенные кальцинаты. При диффузном, двухстороннем распространении — вероятнее доброкачественного характера. Сгруппированные, с сегментарным или линейным распределением — подозрение на злокачественный процесс;
- крупные неоднородные кальцинаты, имеющие неправильную форму, склонные к слиянию, крупнее 5 мм в диаметре. Могут быть признаком злокачественных образований или формирующихся дистрофических кальцинатов.
- полиморфные или гетерогенные кальцинаты (различной формы и размера), чаще менее 0,5 мм в диаметре);
- «протоковые» — мелкие линейные или ветвящиеся кальцинаты, длиной до 1 мм, в виде прерывающейся или пунктирной линии (заполнение раковыми клетками просвета протоков).
Описание распределения кальцинатов:
- 1. Диффузное — рассеянное по всей МЖ.
- 2. Региональное распределение – на большом участке МЖ (более 2 кубических сантиметров, не являющемся зоной ветвления одного протока.
- 3. Сгруппированные кальцинаты (не менее 5 на площади до 1 кубического сантиметра).
- 4. Линейное распределение — в виде дорожки или линии с разветвлением.
- 5. Сегментарное распределение — в пределах одного или нескольких протоков.

Ниже представлен пример кальцификации. Попробуйте описать патологическую кальцификацию, а затем продолжите чтение.
- Морфология: представлены неоднородные кальцификаты, а также плеоморфные кальцификаты.
- Распределение: часть кальцификатов распределены сгруппировано (<2cm), а часть имеет региональное распределение (>2cm), но про данные кальцификаты нельзя сказать, что они имеют линейное или сегментарное распределение.
Мультифокальная дуктальная карцинома с участками инвазивной карциномы.

Описание локализации патологических признаков


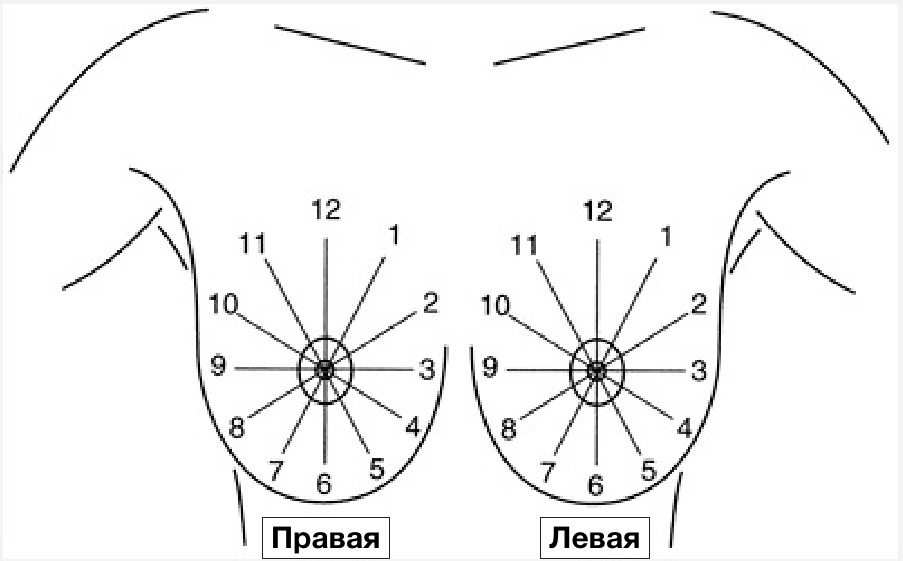
Общепризнанной схемой для оказания локализации патологии в молочной железе является делением её на квадранты
- верхний наружный,
- верхний внутренний,
- нижний наружный
- нижний внутренний
По глубине определяют:
- передний,
- срединный (центральный)
- задние отделы,
- суб-ареоалярная зона.
Локализация
- Квадрант и стрелка часов
- Глубина
- Расстояние от соска

Измерение образования.
Ниже представлены, как неправильно (слева) и правильно (справа) измерять образование, используя правило — перпендикуляр к максимальному длинику. Также схематично представлены примеры и отличия измерения лимфатических узлов на маммограмме и УЗИ.

Интрамаммарный лимфатический узел
Интрамаммарный лимфатический узел — это округлое чётко отграниченное образование с центральным участком просветления или тонким рентгенопрозрачным «halo»






Образование кожи
К образованиям кожи относят рубцы, родимые пятна, пирсинг и так далее, что обязательно должно быть заполнено в анкете.



Солитарно расширенный проток
Данные изменения характерны для следующих процессов:
- физиологический лактостаз
- дуктальная эктозия
- злокачественное новообразование


Расшифровка результатом маммографии
Спрашивает: Ольга
Пол: Женский
Возраст: 44
Хронические заболевания: не указаны
Добрый день. Проходила маммографию молочных желез и были получены следующие результаты: 1. Левая молочная железа - образования не выявлены. 2. Правая молочная железа - Образования: в верхне-внутреннем квадранте локальное уплотнение и нарушение архитектоники структуры разм. До 3,0 см. Заключение: Диффузная фиброзно-кистозная мастопатия желез с тенденцией к узлообразованию правой молочной железы. Помогите пожалуйста расшифровать данный диагноз-заключение для понимания? На сколько это серьезно и точный диагноз? Есть ли вероятность к раковому заболеванию? (могу отправить фото маммографии, на которой видно это образование - которое мне показала врач)
21 ответ
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса
.
Также не забывайте благодарить врачей.
Здравствуйте! Маммография немного не подходит для выявления фиброзно-кистозной мастопатии (ФКМ), так как кисты порой можно спутать с другими образованиями, такие как опухолевые, либо доброкачественными - фиброаденома. Для этого лучше подходит УЗИ, так как лучше всего можно увидеть структуру. ФКМ - доброкачественное образование, представленая в виде кист, то есть шарик, а внутри него жидкость. Подобные кисты возникают по причине гормональных сбоев в организме жензин. Чтобы лучше установить это, необходимо сдать анализы на гормоны у гинеколога. ФКМ в "рак" не перерождается, поэтому можете вздознуть, но это не значит, что она вам не будет мешать, из-за нее могут быть различные проблемы (боли, дискомфорт, тяжесть, разная форма груди). Мелкие кисты не лечат, они могут исчезнуть сами по себе, более крупные подвергаются операциям или аспирации (откачка). Лучший способ лечения - после консультации с маммологом, чтобы он назначил вам препарат на основе рассасывающих веществ (мастодинон).
Любовь 2016-08-04 12:21
Здравствуйте! Мне 59 лет, сделала мамографию, Протокол исследования; Соски и ареолы не деформированы, кожа с подкожной клетчаткой без особенностей, Тотальная жировая трансформация с элементами междолькового фиброза в наружных квадратах. Помогите мне расшифровать последнее предложение, что такое междольковый фиброз
Здравствуйте! Это значит, что в этом месте нормальная железистая ткань заместилась на фиброзную, что более характерно для фиброзно-кистозной мастопатии - воспалительное доброкачественное заболевание. Рекомендую повторить УЗИ молочных желёз.
Наталья 2016-10-15 17:21
Добрый день! Мне 46 лет пью фемостон 2/10, Cделала мамографию. Есть узловые образования в вернхе-наружном квадрате ПМЖ, форма овальная, контуры четкие с ободком безопасности, интенсивность структура неоднородная, кальцинаты нет, аксилярные л/у нет, зоргиевские зоны прозрачные. Заключение (код по МКБ) ФЖИ-Z-00.0, ФА-D24
Написано рекомендовано узи молочных желез и консультация маммолога. Можно расшифровать это заключение?
С уважением, Наталья
Здравствуйте! По результатам маммографии у вас возрастные изменения или фиброзно-жировая инволюция (физиологический процесс), а так же единичная фиброаденома молочной железы. Ничего страшного у вас нет. Обычно фиброаденомы удаляют, так как это является единственным методом лечения. Проконсультируйтесь с врачом-маммологом, пусть назначит лечение.
Татьяна 2017-02-17 17:23
Добрый вечер! Готовлюсь к ЭКО, пошла во второй протокол. Делаю повторно маммографию, при первом обследовании ставили умеренную диффузорную мастопатию. К сожалению результатов первого обследования на руках нет. Сегодня получила протокол описания второй маммографии: Структура железистого треугольника неоднородно уплотнена, представлена фиброзно-очаговой перестройкой железистой ткани, во всех отделах, на фоне умеренного количества жировой ткани. На границе наружных квадратов левой молочной железы на удалении 44мм от соска, участок уплотнения овальной формы, размером 3,7*4,8 мм (киста? Интамаммарный лимфоузел? Фиброаденома?). В аксиллярной зоне справа прослеживаются тени округлой и овальной формы, мах размером 6,1*6,5 мм *интрамаммарные лимфоузлы?). Скопления микрокальцинатов на этом фоне не определяется. Видимые отделы ретромаммарного пространства, грудных мышц не изменены.
Заключение: Рентгенологическая картина диффузорной мастопатии молочных желез. Участок уплотнения левой молочной железы.
Помогите разобраться с диагнозом. У меня паника просто от непонимания, врачи мне ничего не обьяснили, сказали что сделайте узи и все. Насколько опасен мой диагноз? При таких показателях это противопоказания для ЭКО? Спасибо!
Здравствуйте! Честно говоря, по описанию УЗИ сложно высказаться, что это за образование. Но по всей видимости это доброкачественная опухоль (киста или фиброаденома). До самого ЭКО, стоит пройти УЗИ ещё раз и под его контролем сделать пункцию, чтобы подтвердить. Ничего страшного нет и если все подтвердится, то можете спокойно планировать беременность, а после уже и можно пройти лечение или же наоборот. Там уже решите, как вам удобнее всего.
Татьяна 2017-03-30 19:03
Здравствуйте! При надавливании на сосок из одного протока выделяется немного кровянистых выделений. По результатам УЗИ есть небольшие кисты, заключение ФКМ. Помогите расшифровать результат цитологии: на фоне эритроцитов и бесструктурного вещества обнаружено большое количество гемосидерофагов, группы клеток протокового эпителия с пролиферацией. В заключении цитологии: изменения характерны для внутрипротоковой папилломы. Это может являться онкологией?
Здравствуйте! Судя по описанию цитологии, у вас ФКМ, о чем свидетельствуют наличие большого количество гемосидерофагов, группы клеток протокового эпителия с пролиферацией. Кровянистые выделения могут быть связаны с наличие папилломы или кисты внутри выводного протока молочной железы. Попросите врача направить вас на дуктографию. Если была бы онкология, то в цитологии врач-морфолог указал бы наличие атипичных клеток, но их нет, следовательно, у вас не онкология.
Марина 2017-09-21 15:01
Здравствуйте. Мне 51 год. У меня периодически ноет правая грудь. Сделала маммографию. Вот такое заключение:
В обеих молочных железах картина жировой инволюции и диффузного фиброза. Справа маммарный л/у до 1,0см. Что это обозначает, не опасно ли.
Здравствуйте! Нет, страшного ничего нет, у вас возрастные изменения молочных желез (жировая инволюция) с элементами воспалительного процесса (мастопатия), отчего и увеличен апикальный лимфоузел. Стоит сделать контроль по УЗИ молочных желез, чтобы убедиться, что нет доброкачественных опухолей (киста и фиброаденома) и очно проконсультироваться с врачом-маммологом или онкологом, чтобы назначил консервативное лечение.
Наталья 2018-09-17 12:51
Что такое лфм.
Здравствуйте. Опишите суть вопроса к маммологу без сокращений.
Мария 2018-09-25 16:25
Здравствуйте! Мне 53г. маммограмма выявила в верхнем отделе, частично на фоне грудной мышцы овальной формы образование с четкими контурами 1,3 на 1,0 под вопросом фиброаденома или интрамаммарный лимфоузел, кальцинатов нет. Остальные лимфоузлы с признаком жирового перерождения. Это опасно?
Здравствуйте, для уточнения диагноза, нужно провести УЗИ м/желез с пункцией образования.
Тогда на вопрос об опасности образования можно будет ответить отрицательно или положительно.
Заболевания молочных желез – наиболее часто встречаемая патология, с которой сталкивается женщина среднего и старшего возраста. Практически 15% из них составляет рак. Это означает, что необходим эффективный профилактический скрининг населения для выявления болезни на ранней стадии развития. Основным из них является маммография.
Маммография молочных желез — это рентгеновский метод исследования, обладающий высоким показателем чувствительности и специфичности. Данное обследование доступно для всех слоев женского населения, организовывается массово в лечебно-профилактических учреждениях и является «золотым стандартом» обнаружения опухолей.
Маммография проводится всем женщинам старшего возраста с определенной периодичностью.
Также внеочередное исследование назначают при наличии определенных показаний, таких как:
- пальпируемое плотное или мягкое образование в одной из желез;
- визуальная деформация соска или любого другого участка;
- появление крови при надавливании на сосок;
- локальная боль, признаки отека, изменение цвета кожных покровов, нарушение симметричности с двух сторон.
Женщины молодой возрастной категории направляются на прохождение маммографии при следующих состояниях:
- группа риска по раку молочной железы (у близких родственников выявлена злокачественное новообразование);
- онкологические заболевания матки или яичников;
- невозможность забеременеть;
- заболевания органов эндокринной системы;
- оперативные вмешательства на молочных органах в прошлом.
Что показывает маммография молочных желез?
Маммографическая визуализация молочных желез может показать кисты, объемные образования (опухоли), кальцинаты. Также оценивается общий тип строения органа (железистый, фиброзно-жировой, смешанный с преобладанием одного из компонентов). Внимание уделяется молочным протокам, их структуре и диаметру.

Некоторые маммографы оснащены оборудованием для пункционной биопсии, которую проводят сразу для подтверждения или исключения злокачественной природы процесса.
Когда делать маммографию молочных желез?
Маммография проводится в качестве профилактики всем женщинам старше 40 лет с периодичностью 1 раз в 2 года. По усмотрению местных учреждений для женского населения старше 50 лет – 1 раз в год.
Кроме того, имеются внеплановые показания для данного вида обследования.

Проведение маммографии при грудном вскармливании — вполне допустимое явление.
Во время беременности на любом сроке предпочтительнее применять ультразвуковой метод ввиду отсутствия побочных эффектов, в первую очередь лучевой нагрузки на организм матери и плода. Проведение маммографии при грудном вскармливании — вполне допустимое явление, но малоинформативно для врача. Рекомендовано воспользоваться другими вспомогательными исследованиями.
Наиболее правильным считается проходить маммологическое обследование на 5-13 день менструального цикла, т.е. в первую фазу. Во второй фазе ткань молочной железы претерпевает некоторые гормональные изменения: расширяются протоки, меняется структура железистого компонента, возможно появление отечности мягких тканей. В таком случае результат может быть недостоверным, а исследование перенесется с чувством дискомфорта и болезненности.
В климактерический период исследовать молочные органы можно в любое время.
Как часто можно делать?
Согласно основным рекомендациям маммографию следует проводить не чаще 1-го раза в год. Но в неотложных случаях допускается до 2-3-х раз. При необходимости более частого обследования разумно воспользоваться вспомогательными методами – ультразвуковым исследованием (УЗИ), магнитно-резонансной томографией (МРТ).
Как подготовиться?
Специальных мероприятий перед проведением манипуляции не требуется. Результат маммографии не зависит от употребления пищи и жидкости. Единственной рекомендацией является отказ в день исследования от косметики для кожи подмышечной области.
Перед процедурой следует снять все шейные украшения, поднять волосы, полностью освободить грудную клетку от одежды.
Врач-рентгенолог или лаборант предупреждают женщину обо всех возможных побочных эффектах, спрашивают день менструального цикла, уточняют о беременности на момент исследования молочных желез.
Для правильной интерпретации изменений в молочных органах при себе нужно иметь протоколы предыдущих исследований (маммографии, УЗИ, МРТ).
Как делают маммографию молочных желез?
Маммография осуществляется в рентгенологическом кабинете, где находится аппарат – маммограф. Женщине показывают, как правильно расположиться возле него. Положение зависит от вида оборудования (стоя или сидя). Далее на область талии накладывается защитный фартук из свинцового материала, прикрывающий нижнюю часть живота. Грудные железы располагают на предназначенной для того пластине, сверху грудь прижимают аналогичной пластиной. Далее рентген-лаборант удаляется из комнаты и дистанционно включает аппарат. Точно такие же действия повторяют с другой стороны. Вся процедура занимает не более 5-10 минут.

При обнаружении патологии, женщине могут дополнительно провести рентгенографию в другой проекции – боковой и/или косой. По усмотрению врача возможен вариант прицельной маммографии, когда снимается непосредственно область поражения железы в увеличенном масштабе.
Снимок с описанием можно получить в этот же день. Некоторые клиники оснащены цифровым оборудованием, которое более детализирует полученное изображение. Всю информацию можно сохранить на электронном носителе и воспользоваться ей в любой момент.
Первый день женщина может жаловаться на то, что болит грудь после проведения маммографии. Это связано с механическим давлением пластин, длится недолго и в итоге проходит самостоятельно.
Следует перенести другие рентгенологические обследования в эти сутки, чтобы не превысить допустимую лучевую нагрузку.
Маммография или узи молочных желез — что лучше?
Оба метода, как маммография, так и УЗИ, обладают высокой точностью и специфичностью в отношении наличия новообразований молочной железы. УЗИ предпочтительнее, если необходима визуализация участков, расположенных вблизи грудной клетки под разными ракурсами. Для рентгена эти области являются труднодоступными.
Кроме того, ультразвуковой метод более точно дифференцирует кистозный и солидный компонент опухоли, выявляет патологию малых размеров, показывает наличие кровотока. Также он более информативен у молодых представительниц женского пола ввиду повышенной плотности ткани органа в этом возрасте. УЗИ можно применять на любом сроке беременности.
УЗИ позволяет проанализировать размеры и форму лимфатических узлов – важного маркера дифференциальной диагностики между доброкачественными и злокачественными образованиями.
Тем не менее маммография позволяет обнаружить единичные или множественные мелкие кальцинаты, тяжистую перестройку ткани, точное выявление типа кисты, что невозможно при УЗИ.
Таким образом, оба исследования являются взаимодополняющими друг друга. Сочетание их вместе значительно повышает точность диагностики и должно использоваться при выявлении патологии.
Расшифровка результатов
Результаты маммографии оценивает врач-рентгенолог. Заключение выдается в этот же день. В протоколе исследования описываются виды тканей, из которых состоит молочная железа (фиброзная, железистая, жировая), их соотношение между собой, однородность или неоднородность структуры.
Проводят анализ формы органа: округлая, овальная, дольчатая или неправильная. Указываются размеры протоков (в норме до 0,4 см у женщин детородного возраста, до 0,2 — в менопаузе), прямые они или извитые, содержат гомогенное или негомогенное содержимое, в какой области лучше развиты.
Обязательно учитывается возраст пациентки. У женщин старше 40 лет наступают инволюционные процессы (железистый компонент постепенно замещается фиброзно-жировым). Маммография при фиброзно-кистозной мастопатии показывает, что в указанный период преобладает железистый компонент.

Расширенные протоки и кисты также хорошо видны на рентгеновских снимках. Врач подробно описывает место их расположения (используя для удобства устройство циферблата часов), диаметр, контуры, внутреннее содержимое. Типы кист представлены простыми и осложненными (нагноившимися).
Объемное образование достаточно хорошо выделяется на маммограмме, так как сопровождается симптомом затемнения на рентгеновской пленке. Его наличие подтверждается в двух проекциях. Если визуализация происходит только в одной проекции, то говорят об очаге уплотнения в молочной железе.
Опухоли качественно описываются по аналогии с кистами, только более подробно проводится анализ контуров (ровный, неровный, наличие капсулы), плотности (низкая, смешанная, высокая, ассиметричная), наличия и основных характеристик кальцификатов.

Сейчас принято оценивать состояние молочных органов согласно международной системы описания и обработки данных BI-RADS (Breast Imaging Reporting and Data System), которую применяют в большинстве стран.
Полученные изменения выражают бально. Данный алгоритм точно указывает лечащему врачу дальнейшую тактику ведения пациентки и необходимые лечебные мероприятия. BI-RADS формирует преемственность между всеми лечебно-диагностическими звеньями, которые проходит женщина.
Шкала включает в себя 7 категорий: 0 и 3 – случаи, подлежащие вспомогательному исследованию, повторному контролю через полгода, 1 и 2 – направляются к лечащему гинекологу, 4 и выше – рекомендована консультация врача-онколога, тонкоигольная пункционная биопсия.
Качество обследования также зависит от опыта и подготовки специалиста. Кроме того, существует небольшой процент ложноположительной диагностики, что еще раз подтверждает необходимость комплексного подхода к обследованию.
Признаки доброкачественной опухоли на маммограмме
Маммография способна дифференцировать или заподозрить природу образования. Основным недостатком являются трудности, возникаемые у женщин до 35 лет, из-за повышенной плотности паренхимы органа.

Среди доброкачественных очаговых изменений молочной железы встречаются липома, фибролипома, листовидная фиброаденома, фиброаденолипома и др. Для них характерны следующие признаки:
- четко очерченные, ровные границы;
- форма в виде круга, овала или долек;
- однородная структура;
- отсутствие мелких кальцинатов;
- невысокая плотность.
Признаки злокачественной опухоли на маммограмме
Раковое поражение молочной железы проявляется на маммографии определенными свойствами:
- неправильной или дольчатой формой;
- нечеткими (размытыми), неровными контурами;
- ассиметричной плотностью;
- прорастанием в здоровые ткани;
- нарушением архитектоники;
- наличием локального скопления мелких (до 1-2 мм) кальцинатов в структуре или протоке;
- увеличением и патологическим изменением лимфатических узлов;
- утолщением, отеком кожных покровов и подкожно-жирового слоя над опухолью.
Другими отличительными признаками злокачественной патологии в молочных железах служат отсутствие сжимаемости и подвижности образования, вертикальная ориентация прорастания в орган.
Ультразвуковое исследование и маммография - это широко известные всем женщинам исследования молочных желез. Доброкачественные заболевания регистрируются у 30-80% женщин. В их числе мастопатия встречается у 25% пациенток до 30-летнего возраста и у 60% - после 40 лет.
Она возникает в результате гормональной дисфункции и не относятся к предраковым заболеваниям. Однако рак на фоне диффузной формы мастопатии отмечен в 3-5 раз чаще, а узловой - в 30-40 раз. К тому же злокачественные новообразования этой локализации у молодых женщин в последние годы встречаются все чаще.
Общие правила и некоторые особенности проведения маммографии
Существует несколько основных методов диагностики патологических изменений грудных желез:
- Рентгенологическая маммография или просто маммография.
- Компьютерная томография (КТ).
- Цифровая маммография.
- Ультразвуковое исследование (УЗИ).
- Магниторезонансная томография.
- Электроимпедансная томография.
Маммография - это основной, достаточно простой и доступный рентгенологический объективный метод оценки состояния грудных желез без использования контрастных препаратов. Он позволяет диагностировать или заподозрить наличие патологических изменений в 75-95% случаях.
С какого возраста делают маммографию?
Исследование осуществляется посредством пленочных аппаратов маммографов. Пациентке придают определенное положение, а грудь прижимают специальной компрессионной пластиной в целях исключения влияния на качество снимка избыточных теневых наложений и рассеяния лучей, что снижает резкость полученного изображения.
Особая подготовка к маммографии молочных желез не требуется. Основными требованиями к обследуемой женщине являются отсутствие на коже грудных желез и подмышечных впадин остатков пудры, духов, порошка с тальком, мази, крема, лосьона, дезодоранта. Кроме того, необходимо предупредить рентгенолога о наличии имплантов или проведении в прошлом каких-либо операций на молочных железах.
На какой день цикла делать маммографию?
Ее проводят с 5-го по 10-12 день менструального цикла, считая от первого дня менструации, когда железистая ткань уже почти не отечна и безболезненна. При отсутствии менструаций исследование можно проводить в любой день.
Соблюдение этих несложных условий необходимо для возможности исключения артефактов (дефектов) на рентгенологических снимках, которые могут быть расценены при их расшифровке как патологические изменения. Например, отечность тканей снижает четкость снимка, а точечные тени на нем от косметических средств могут быть расценены как мелкие кальцинаты, которые иногда появляются на ранней стадии рака и являются одним из его основных признаков.
Когда назначают маммографию
Показания для обследований объединены в две группы в зависимости от сроков, частоты и цели их проведения:
- Профилактические.
- Диагностические.
Снимки в профилактических целях, как правило, производят обзорными: в кранио-каудальной (прямой) и косой проекциях. В большинстве медицинских учреждений применяют чаще прямую и медио-латеральную (боковую), которая является менее информативной, по сравнению с косой. Последняя позволяет охватить не только саму железу, но и подмышечную область. Профилактические обследования преследуют цели:
- Первичное выявление патологических изменений.
- Обнаружение ненайденного первичного ракового очага при выявленных метастатических опухолях неясного происхождения, особенно в ближайших от молочных желез лимфоузлах, в легких или в костях.
- Избавить от навязчивых состояний пациенток, страдающих страхом по поводу возможности наличия у них злокачественной опухоли (канцерофобия).
Диагностическое обследование может быть обзорным, но чаще оно прицельное, то есть, направленное на ограниченный участок или конкретно на самое патологическое образование. Для этого применяются специальные тубусы с небольшим наклоном, дополнительные проекции, увеличенное изображение и т. д. Противопоказания для него отсутствуют, поскольку оно проводится в случаях:
- Мастодинии (ощущение болезненности, отечность, нагрубание).
- Наличия узловых образований, выделений из соска.
- Мастопатии - для определения ее типа (диффузная, узловая, смешанная) и контроля эффективности ее лечения.
- Проведения заместительной терапии.
- Необходимости проведения дифференциальной диагностики новообразований.
- Наличия новообразования, «подозрительного» на злокачественную опухоль и в целях определения точки проведения пункционной биопсии.
- Рака груди - выяснение стадии, периодический контроль для своевременного выявления рецидива после мастэктомии по поводу рака.
- Необходимости дифференциации между истинной и ложной типами гинекомастии.
- Осложнений после операции эндопротезирования или других пластических операций на грудных железах.
Как часто можно делать рентген молочных желез?
Такой вопрос правомерен и неоднократно дебатировался в научных кругах по двум основным причинам:
- наличие суммируемых лучевых нагрузок на организм;
- соотношение степени риска возникновения рака в результате рентгеновского облучения и пользы от раннего выявления рака при систематических регулярных профилактических обследованиях.
Что касается первого, использование в современных аппаратах продуманной защиты пациента во время рентгенологической съемки, пленки с высокой чувствительностью, усиливающих экранов высокой эффективности позволяют избежать значительных лучевых нагрузок, которые могли бы оказать какое-то негативное влияние на организм женщины.
Риск же возникновения рака в отдаленном будущем в результате подобных скрининговых обследований предположительно (!) составляет в 1 год около 7,5 случаев на 256 000 женщин, прошедших маммографию, при 3026 случаев выявленного рака (данные проведенных исследований в Москве). В других эпидемиологических исследованиях приводятся еще меньшие значения риска развития рака. Более того, во многих выводах вообще высказывается мнение о его отсутствии.
На основании длительного изучения вопроса о влиянии рентгенологического обследования молочных желез и частоты выявления рака разработаны рекомендации по поводу того, с какого возраста делают рентген грудных желез и с какой периодичностью:
профилактически осмотры для женщин после 40 лет рекомендовано проходить 1 раз в 2 года, а после 50 лет – ежегодно.
Частота же диагностических исследований зависит от их необходимости. Доза облучения при них еще меньшая, поскольку снимки проводятся прицельно, на ограниченной зоне.
В то же время, рентгеновская маммография при беременности и грудном кормлении противопоказана.

Оценка результатов
Рентгенограмма каждой пациентки характерна своими индивидуальными особенностями, а ее расшифровка не лишена значительной доли субъективизма. Поэтому правильность заключения во многом зависит от опыта рентгенолога и некоторых других условий.
Особое внимание при оценке как обзорных, так и прицельных снимков уделяется интерпретации полученных данных в плане выявления изменений, соответствующих основным (первичным) и косвенным (вторичным) признакам злокачественной опухоли.
Первичные признаки особенно четко определяются на фоне инволютивных изменений в молочной железе у женщин старших возрастных групп. Эти признаки на рентгеновской пленке определяются как тень опухоли и плотные мелкие теневые скопления, представляющие собой кальцинаты. Тень образования, «подозрительного» на раковую опухоль, как правило, характерна:
- Неравномерностью (негомогенная).
- Нечеткими, «смазанными» контурами, имеющими неправильную звездчатую или амебовидную форму.
- Характерными уплотнениями на ее фоне - тени-тяжи в виде радиарных лучей.
- Соединением с соском «дорожкой» (обычно).
Наиболее достоверное проявление рака, иногда единственное - это кальцинаты размером от 1 мм и меньше, напоминающие пылинки, причем они тем меньше, чем их больше. Кальцинаты нередко встречаются и в норме или при мастопатии, но они имеют вид глыбок и значительно больший диаметр, превышающий 3-5 мм.
К косвенным симптомам относятся утолщение и иногда втяжение кожи над опухолью, втяжение соска, увеличенное число сосудов и другие.
Виды маммографии
Компьютерная томография
КТ, или компьютерная маммография также основана на использовании рентгеновских лучей, и критерии ее оценки те же. Однако она в диагностике первичных новообразований имеет только вспомогательное значение. Качество снимков КТ в значительной степени уступает таковым при предыдущем методе:
- контрастностью, наглядностью и тонкостью изображения;
- отсутствием возможности детализации структурных единиц на снимке;
- сложностью обнаружения скоплений микрокальцинатов, атипичных фиброзных тканевых изменений, в особенности при мастопатии фиброзно-кистозного типа, а также разрастаний в протоках железы;
- невысокой информативностью при значительном уплотнении тканей и наличии образований, не определяемых пальпаторно (прощупыванием руками).
Но в некоторых случаях она может служить основным диагностическим методом:
- В случае локализации узла, определяемого пальпаторно, в тех зонах, которые малодоступны для маммографического исследования, например, около грудины;
- При распространенных формах рака (отечно-инфильтративный), которые недоступны для ультразвукового исследования из-за его фрагментарного отображения или чрезмерно высокой плотности ткани опухоли.
- В целях уточнения степени местной распространенности малоподвижного опухолевого процесса на соседние мышцы, ребра, грудину, лимфатические узлы.
- При необходимости выявления признаков метастазирования в скелетные кости, грудную или брюшную полость.
В остальных же случаях изображения, полученные даже с помощью высококлассных современных КТ-аппаратов, неспособны выявлять доклинические формы раковых опухолей и характеризуются как низкокачественные.
Цифровая маммография
Обычная (аналоговая) маммография может рассматриваться как компромисс между качеством полученного изображения и дозой лучевой нагрузки, в целях снижения которой применяются усиливающие изображение экраны. Чем они толще, тем больше снижают дозу облучения пациента, но и тем больше снижают четкость изображения на пленке.
Современные полноформатные цифровые системы в клиническом применении появились относительно недавно и являются перспективными в плане диагностических и скрининговых исследований рака молочной железы.
Они основаны на принципе преобразования рентгеновского излучения в цифровой сигнал и позволяют получать изображения одновременно в нескольких проекциях, изменять контрастность и яркость, применять прицельное увеличение и т. д. с последующим автоматизированным анализом.
По сравнению с аналоговой, цифровая маммография характеризуется следующими преимуществами:
- высококачественными снимками (при низкой дозе лучевой нагрузки), что обусловлено их четкостью, контрастностью и широтой диапазона;
- возможностью получить на одном снимке изображение мельчайших патологических изменений, а также почти всех тканей, имеющих разную плотность; это доступно без применения дополнительных экспозиций, а только за счет последующей обработки снимка;
- возможностью устранения ошибок экспозиции, благодаря чему необходимость в повторении снимков сводится к минимуму, что также предотвращает дополнительные дозовые лучевые нагрузки на пациенток, уменьшает время обследования и пропускную способность кабинета;
- отсутствием необходимости в пленке, реактивах и помещении для их хранения;
- возможностью электронного архивирования цифровых материалов обследования, их обработки и передачи в любые лечебно-диагностические учреждения.
Таким образом, цифровая маммография позволяет осуществлять более детальную и более точную диагностику заболеваний грудных желез и является клинически очень выгодным методом. Кабинет, который оснащен цифровой аппаратурой, при наличии одновременно двух лаборантов может собой заменить три кабинета с аналоговым оборудованием для маммографии. Однако его использование ограничено высокой стоимостью цифрового оборудования и может быть экономически выгодным только при массовых обследованиях женщин.
Ультразвуковое исследование
Несмотря на высокую эффективность использования маммографии, ее результаты бывают недостоверными у женщин молодого возраста, у которых ткань молочной железы обычно отличается высокой плотностью, при выраженной диффузной мастопатии, при наличии множественных фиброаденом, имплантов или поствоспалительных (после мастита) изменений, а также при других изменениях, нарушающих структурный фон. В этих случаях прибегают к помощи УЗИ.
Основные эхографические критерии рака - это преобладание передне-задних размеров железы, нечеткость контуров и неправильность формы новообразования, неоднородная и сниженная эхогенность структуры, акустические тени и повышенная эхогенность различных включений разных размеров.
Преимуществами УЗИ являются:
- Использование в качестве дополнительного метода диагностики непонятных изменений, обнаруженных в результате маммографии.
- Простота применения, безопасность и возможность неоднократного повторения, благодаря отсутствию вреда для пациента. В связи с этим УЗИ - это основной метод диагностики патологических изменений в молочных железах у девушек и женщин до 40 лет, у беременных и кормящих грудью матерей. Кроме того, это также и основной способ динамического наблюдения за эффективностью проводимого лечения.
- Визуализация опухолей у женщин с высокой плотностью ткани груди, а также образований, расположенных близко к костям грудной клетки.
- Возможность в 100% случаев отличить плотное образование от полостного любых размеров (кисты).
- Доступность обследования грудных желез при остром воспалительном процессе и при травме.
- Возможность исследования подмышечных, над- и подключичных лимфатических узлов, а также проведения прицельной пункционной биопсии лимфоузла или образования в железе.
- Контрольные исследования после введения имплантов или проведения реконструктивных операций.

Несмотря на все эти преимущества УЗИ, большинство врачей при необходимости выбора тактики лечения предпочитают ориентироваться на данные маммографического исследования. Это объясняется тем, что расшифровка результатов ультразвуковой диагностики во многом субъективна из-за постоянного изменения структуры тканей, что зависит от менструального цикла и его нарушений, возраста пациентки и жизненного периода, массы тела и других сопутствующих патологических состояний.
Кроме того, до сих пор не выработаны единые критерии эхографической оценки незначительных отклонений от нормального состояния тканей молочной железы, но не являющихся патологией. Поэтому часто встречается разная расшифровка одного УЗИ разными врачами.
Что лучше, маммография или узи молочных желез ?
Приведенные выше некоторые цифры статистики свидетельствуют об актуальности современных методов исследования. Они не заменяют друг друга, а взаимодополняют. Их широкое применение и усовершенствование необходимы в целях выявления и лечения любых доброкачественных заболеваний, а также ранней диагностики начальных стадий рака.
МРТ или маммография?
Нередко маммография и КТ не позволяют сделать однозначный вывод и избрать тактику лечения. УЗИ может оказать существенную помощь, но и оно не всегда достаточно результативно. В этих случаях можно прибегнуть к помощи магниторезонансной томографии.
Смысл метода заключается в помещении исследуемой грудной железы в «катушку» с электромагнитным полем. Оно изменяет и усиливает колебания ядер атомов (протонов), при которых излучаются различной интенсивности радиоволны. Последние улавливаются специальными датчиками и подвергаются компьютерному анализу. В результате этого получается послойное четкое изображение тканей.
Этот безопасный метод исследования является высокочувствительным к изменениям, сопутствующим злокачественным опухолям молочной железы, и может применяться в целях определения их ранних форм. Лучшим сроком для проведения МРТ является период середины менструального цикла.
Использование МРТ оправдано в случаях:
- получения предыдущими методами отчетливых изменений, клиническое значение которых не вполне понятно, или недостаточно отчетливых из-за высокой плотности тканей изображений;
- выявления на рентгеновских снимках одного или нескольких участков с группами кальцинатов, расположенных на фоне фиброзно-кистозной мастопатии или фиброзно-жировых инволютивных изменений;
- необходимости проведения дифференциальной диагностики между многоцентричными формами рака и узловыми формами мастопатии;
- поиска первичной опухоли при наличии метастазов;
- необходимости уточнения степени распространенности (местной и регионарной) злокачественной опухоли;
- необходимости контроля состояния имплантов, выявления на их фоне узловых изменений тканей с определением их характера.
Применение МРТ ограничено недостаточным числом специальных современных аппаратов, а также высокой стоимостью их и самого обследования. Его выполнение целесообразно только как дополнительный аргумент в пользу выбранного радикального лечения при подозрении на наличие злокачественной опухоли.
Электроимпедансная томография
Электропроводность патологических тканей, то есть степень их сопротивления (импеданс), существенно отличается от такового здоровых тканей, в результате чего образуется разность потенциалов. Электроимпедансная маммография (более употребляемое название) - метод, базирующийся на регистрации разности этих потенциалов при наложении электродов на молочную железу и пропускании через нее слабого электрического тока, создающего объемное распределение потенциалов. Длительность сканирования занимает около 30-40 секунд, а вся процедура, включая опрос пациента - не более 15 минут.
Данные получаются в цветном изображении, предусмотрена возможность их графической обработки с учетом возраста, фаз менструального цикла, сопутствующих заболеваний, приема лекарственных средств, числа беременностей и родов и т. д.
Электроимпедансная маммография - простой, экономически доступный способ исследования молочной железы, не сопровождающийся лучевыми нагрузками. У него отсутствуют противопоказания и ограничения в отношении кратности исследований. Это очень важно для обследования беременных и кормящих грудью матерей, динамического наблюдения и контроля при применении оральных контрацептивов или лечении гормонзамещающими препаратами. Кроме того, исследование можно осуществлять вне зависимости от фаз менструального цикла и вообще от его наличия.
Главными недостатками электроимпедансной методики являются невысокая чувствительность (менее 75%) и отсутствие достаточного числа врачей, которые способны качественно расшифровывать и оценивать полученные результаты исследования. Поэтому она может быть пока использована только в целях выявления «подозрительных» на патологию участков и рекомендации женщине более точных методов исследования и последующего динамического наблюдения.










